
Vol. 35, n.º 1, 2002
REVISTA
ESPAÑOLA DE Vol. 35, n.º 1, 2002 |
Juan Salvatierra Cuenca1, M.ª Elena Fuentes Vaamonde2, Alfonso Calañas Continente3
1 Servicio de Anatomía Patológica. Hospital Reina Sofía. Córdoba. 2 Servicio de Endocrinología. Hospital Reina Sofía, Córdoba. 3 Servicio de Anatomía Patológica. Hospital Valle de los Pedroches. Córdoba.
RESUMEN
Introducción: Se revisan 30 casos de microcarcinoma papilar de tiroides aparecidos en nuestras instituciones desde 1993 hasta 1999. Métodos: de 90 carcinomas papilares de tiroides diagnosticados en este periodo, 30 (33%) son microcarcinomas, considerando como tales aquellos que miden 1 cm. o menos de diámetro. Todos los datos son recogidos a partir de las historias clínicas y de los informes anatomopatológicos correspondientes, habiendo sido todos los diagnósticos efectuados por uno de nosotros. Resultados: 18 microcarcinomas medían 5 mm o menos y 12 entre 5,1 y 10 mm. (media: 4,6 mm.). La edad media de los pacientes es de 46,6 años. 27 eran mujeres. Ocho tumores eran de patrón folicular. Los restantes eran papilares, dos de ellos encapsulados y uno esclerosante. Seis eran multifocales (20%). Una paciente tenía metátasis ganglionares en el momento del diagnóstico. Dos presentaban invasión de la cápsula tiroidea. Dos presentaban invasión vascular. Ningún paciente ha experimentado recidiva hasta el presente. Ninguno ha muerto de la enfermedad. Conclusiones: corroboramos el buen pronóstico de los microcarcinoma papilares de tiroides, ya sean únicos o múltiples. Pensamos que el carcinoma papilar multifocal de tiroides probablemente se origina a partir de localizaciones distintas dentro de la misma glándula, y no a partir de la extensión intraglandular de una lesión original única, ya que la proporción de microcarcinomas múltiples es similar a la de carcinomas convencionales múltiples.
Palabras clave: Cáncer de tiroides, carcinoma papilar, microcarcinoma.
SUMMARY
Aims: 30 cases of papillary microcarcinoma of the thyroid gland, were seen at our institutions from 1993 to 1999. Methods: Of 90 papillary carcinomas diagnosed, 30 (33%) were microcarcinomas. All diagnoses were made by one of us. Results: 18 microcarcinoma measured 5 mm.or les, and 12 measured between 5.1 and 10 mm (mean 4.6 mm). Mean age of patients was 46.6 years. 27 were women. Eight tumors were of folicular structure, all the others being papillary, two encapsulated and one of sclerosing type. Six (20%) were multifocal. One patient presented with lymph node metastasis. Two lesions showed thyroid capsule invasion. Two showed vascular invasion. None of the tumors has recurred so far. None of the patients has died of the disease. Conclusions: We corroborate the good prognosis of papillary microcarcinoma of the thyroid gland, whether unique or multiple. We think that multiple thyroid papillary carcinoma probably arises from different locations within the same gland, and not by intrathyroid extension from just one lesion, since the proportion of multiple microcarcinomas is similar to that of multiple carcinomas.
Key words: Thyroid cancer, papillary carcinoma, microcarcinoma.
INTRODUCCIÓN
En los últimos años se ha llegado a considerar que el microcarcinoma papilar de tiroides es un tumor relativamente frecuente (1) y aún «normal» (2), de pronóstico en general excelente (3,4), y que no precisa en muchas ocasiones de tratamientos ulteriores. El diámetro de los carcinomas tiroideos parece, además, haberse ido reduciendo con el tiempo (5) y a la larga puede ser que los menores de 1 cm. (microcarcinomas) constituyan una porción importante de ellos.
Nosotros hemos querido revisar nuestra propia casuística, no revisada hasta el presente, y comprobar si nuestros resultados se ajustan a lo actualmente aceptado.
MATERIAL Y MÉTODOS
Desde 1993 hasta 1998 se han diagnosticado en nuestros Hospitales 90 carcinomas papilares de tiroides de los cuales 30 son microcarcinomas (33%).
El estudio es retrospectivo y se han utilizado los informes anatomopatológicos y las historias clínicas pertinentes para recabar todos los datos. Todos los diagnósticos anatomopatológicos han sido realizados por uno de nosotros (HF).
Definimos los microcarcinomas según la definición de la OMS, como aquellos tumores que miden 10 mm. o menos de diámetro (6). Hemos incluido también aquellos microcarcinoma multifocales en los que ningún foco medía más de 10 mm. de diámetro. No parece existir en la literatura una discusión detallada sobre si los carcinomas multifocales con estas dimensiones deben de ser considerados como microcarcinomas o no, aunque la mayoría de los autores parecen aceptarlo sin más discusión(4,5,7-11).
RESULTADOS
La tabla I presenta las características de los 30 pacientes. Hasta donde sabemos, ninguno de nuestros tumores es de tipo familiar (12).
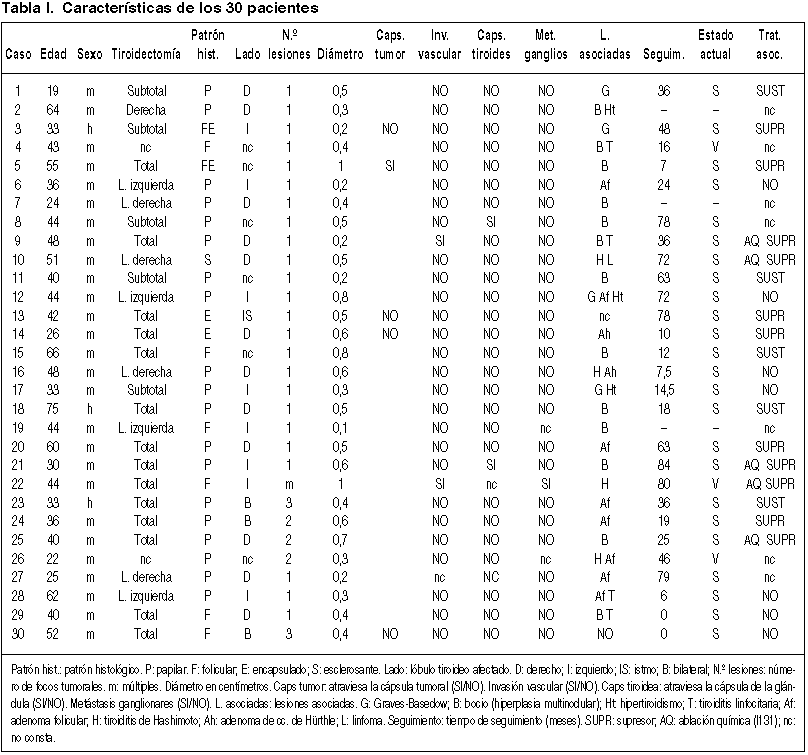
De los resultados obtenidos, tratándose de una muestra relativamente pequeña en la que no hay decesos ni recidivas, no se pueden extraer conclusiones de tipo estadístico. Es evidente que no hay gran contradicción con lo publicado anteriormente, aunque los tiempos de seguimiento son heterogéneos y algo cortos por término medio, por lo que los resultados podrían tal vez cambiar a largo plazo.
La edad media de los pacientes es de 46,6 años, siendo la menor 19 y la mayor 75 años. De ellos 27 son mujeres, con una edad media de 42,1 años. Tres son hombres, con una edad media de 47 años.
Se realizaron 12 tiroidectomías totales y 5 subtotales. 7 lobectomías derechas y 4 izquierdas. En dos pacientes no consta el procedimiento empleado.
El lado afectado fue el derecho en 12 casos, el izquierdo en 8 y el istmo en 1. Fue bilateral en 3 casos y no consta en el resto.
Veintidós de los tumores eran de patrón papilar, dos de ellos encapsulados y uno de tipo esclerosante. Los restantes ocho tumores eran de patrón folicular, dos de ellos encapsulados.
Veinticuatro de los microcarcinomas eran unifocales y 6 multifocales (20%).
El diámetro máximo fue de 10 mm, el mínimo de 1 mm y la media de 4,6 mm.
Respecto de la extensión sólo una de las pacientes debutó con metástasis ganglionares (supraclaviculares) en un único ganglio de 2 cm. de diámetro. En dos casos se observó infiltración vascular y en otros dos el tumor sobrepasaba la cápsula tiroidea. El microcarcinoma fue un hallazgo casual en casi todos los casos.
Se encontró la siguiente patología asociada: Hiperplasia multinodular (13 casos), Adenoma o hiperplasia nodular única (9 casos), Enfermedad de Graves (4 casos), Hipertiroidismo (3 casos), Tiroiditis (8 casos, de ellos 4 tiroiditis de Hashimoto) y Linfoma (1 caso).
Los tiempos de seguimiento son algo cortos en varios casos, dado que algunos son muy recientes. Seis pacientes no han vuelto a las revisiones aunque, por medios indirectos, sabemos que tres de ellos viven y se encuentran aparentemente bien. El tiempo medio de seguimiento de los restantes es de 37 meses. No ha habido ninguna recidiva ni muerte por la enfermedad, encontrándose todos libres de enfermedad en el momento presente.
DISCUSIÓN
La mayoría de los tumores tiroideos malignos que se diagnostican en nuestro medio corresponden a carcinomas papilares que son, también, los de mejor pronóstico (13). La mayoría de los tumores malignos tiroideos de diámetro menor o igual a 1 cm. son también papilares, aunque el pronóstico de todos ellos, cualquiera que sea su tipo histológico, parece excelente (5,8). Algunos microcarcinomas papilares, sin embargo, han mostrado un comportamiento más agresivo, dando lugar a metástasis ganglionares y a distancia, en ocasiones presentes ya en el momento del diagnóstico (7,8). Algunos incluso pueden presentarse clínicamente por medio de metástasis a distancia (14,15). En la búsqueda de criterios pronósticos parece que la inmunohistoquímica y la biología molecular no han producido todavía uno realmente fiable (16), habiéndose estudiado diversos oncogenes: ras, ret, c-erbB-2, p53, bcl-2 (17-19), diversos antígenos: Ki-67, de grupos sanguíneos, pRB, PCNA (19-21), contenido de DNA (22) y otros. Hasta el presente el mejor indicador pronóstico parece ser, sin embargo, la existencia de metástasis en el momento del diagnóstico (7,8,23). La única paciente de nuestra serie con metástasis ganglionares se encuentra en la actualidad en perfecto estado de salud (seguimiento de 80 meses). Otros signos manejados en el carcinoma papilar convencional —aparte del tamaño del tumor— son la afectación de la cápsula tiroidea, la afectación de la cápsula ganglionar en las metástasis, la afectación vascular, el crecimiento de tipo infiltrativo, la existencia de tiroiditis, el sexo y la edad de los pacientes (1,13,24,25-27). Sólo dos de nuestros pacientes mostraban afectación de la cápsula. El diagnóstico en uno de ellos es muy reciente y sólo ha pasado una revisión (seguimiento: 7 meses). La otra paciente no ha vuelto a revisión. Otros dos pacientes presentaban invasión vascular evidente. Tienen un seguimiento de 36 y 80 meses y se encuentran bien. Los demás pacientes que han acudido al seguimiento no presentaban datos pronósticos adversos, aparte de la edad en algunos, tienen un seguimiento medio de 37 meses y no presentan signos de recidiva. Respecto al efecto protector de la tiroiditis (27), la única paciente con metástasis ganglionares de nuestra serie presentaba una intensa tiroiditis de Hashimoto.
Todas las series comunican una mortalidad muy baja para el microcarcinoma papilar, siendo raramente superior al 2% (4,5,7,8,10,11,20,28). La tabla II muestra un resumen de las principales series consultadas.

Una duda que hemos tenido desde hace tiempo es la de cómo afecta la multicentricidad a la evolución de estos pacientes e, incluso, al mismo diagnóstico. Puede pensarse que un carcinoma multifocal, por el simple hecho de serlo e independientemente del diámetro de sus focos, no debe de ser diagnosticado de microcarcinoma. Los cirujanos, por lo menos, tienden a sentirse incómodos con este diagnóstico, ya que se ha descrito una mayor tasa de recidivas en tumores convencionales multifocales (23). La definición de la OMS no se refiere a la muticentricidad (6), ni tampoco se señala en textos consagrados como el atlas del AFIP (29), ni hemos encontrado referencias explícitas en la literatura. En nuestra serie no parece haber, de momento, diferencias entre aquellos pacientes con y sin multifocalidad. Por otro lado, la multicentricidad se ha estudiado desde el punto de vista pronóstico en algunos artículos (7,8,10,23,30), con resultados discordantes, teniendo significado pronóstico para unos y no para otros. Algunos autores preconizan una terapia más agresiva para tumores multifocales (10,23).
El origen de la multifocalidad no parece aclarado totalmente. Las dos hipótesis sobre la formación de este tipo de tumores son las obvias: o bien se originan en focos independientes sincrónicos, o bien se originan en un único foco que posteriormente se disemina por algún mecanismo dentro de la propia glándula (29). Algunos autores se refieren a ella como «diseminación intraglandular» o «metástasis intraglandulares» (8,20), dando por supuesto su mecanismo. Nosotros pensamos que, si se tratara realmente de diseminación, sería de esperar que los tumores grandes y agresivos fueran multifocales en mayor proporción, y más aún aquellos con metástasis. Pero no está claro que sea ese el caso, ya que la frecuencia de microcarcinomas multifocales en nuestra serie (25%) y en otras (4,5,8-10,20) es similar o superior a la de carcinomas convencionales multifocales (18-22%) (29). Los estudios de genética podrán sin duda resolver esta cuestión. De hecho ya existen algunos que muestran diversidad de patrones de ret/PTC en tumores papilares multifocales (31) y que demuestran heterogeneidad clonal en nódulos tiroideos monoclonales en el mismo paciente (32). Hallazgos como éstos sugieren que en el tiroides probablemente puedan originarse tumores distintos sincrónicos dentro de un ambiente genético favorable.
BIBLIOGRAFÍA
Bramley MD, Harrison BJ. Papillary microcarcinoma of the thyroid gland. Br J Surg 1996; 83: 1674-1683.
Harach HR, Franssila KO, Wasenius V. Occult papillary carcinoma of the thyroid. A «normal» finding in Finland. A systematic autopsy study. Cancer 1985; 56: 531-538.
Rodriguez JM, Moreno A, Parrilla P y cols. Papillary thyroid microcarcinoma: clinical study and prognosis. Eur J Surg 1997; 163: 255-259.
Hay ID, Grant CS, van Heerden JA, Goellner JR, Ebersold JR, Bergstralh EJ. Papillary thyroid microcarcinoma: a study of 535 cases observed in a 50-year-period. Surgery 1992, 112: 1139-1147.
Yamashita H, Noguchi S, Yamashita M y cols. Changing trends and prognoses for patients with papillary thyroid cancer. Arch Surg 1998 133: 1058-65.
Hedinger Ch. Histological typing of thyroid tumours. WHO International Histological Clasification of Tumours. Second edition. Springer-Verlag. Berlin 1988; 11.
Sugitani I, Yanagisawa A, Shimizu A, Kato M, Fujimoto Y. Clinicopathologic and immunohistochemical studies of papillary thyroid microcarcinoma presenting with cervical lymphadenopathy. World J Surg 1998; 22: 731-737.
Noguchi S, Yamashita H, Murakami N. y cols. Small carcinomas of the thyroid: a long-term follow-up of 867 patients. Arch Surg 1996; 131: 187-191.
Leprat F, Trouette H, Cochet C y cols. Microcarcinome papillaire de la thyroïde. Ann Endocrinol 1993; 54: 343-346.
Baudin E, Travagli JP, Ropers J y cols. Microcarcinoma of the thyroid gland: the Gustave-Roussy Institute experience. Cancer 1998; 83: 553-559.
Yamashita H, Noguchi S, Murakami N y cols. Extracapsular invasion of lymph node metastasis. A good indicator of disease recurrence and poor prognosis in patients with thyroid microcarcinoma. Cancer 1999; 86: 842-849.
Lupoli G, Vitale G, Caraglia M y cols. Familial papillary thyroid microcarcinoma: a new clinical entity. Lancet 1999; 353: 637-639.
Gilliland FD, Hunt WC, Morris DM, Key CR. Prognostic factors for thyroid carcinoma. A population-based study of 15,698 cases from the Surveillance, Epidemiology and End Results (SEER) program 1973-1991. Cancer 1997; 79: 564-73.
Higashiyama M, Kodama K, Yokouchi H y cols. Mediastinal lymph node involvement as the initial manifestation of occult thyroid cancer in the surgical treatment of lung cancer: report of a case. Surg Today 1999; 29: 670-674.
Verge J, Guixa J, Alejo M y cols. Cervical cystic lymph node metastasis as first manifestation of occult papillary thyroid carcinoma: report of seven cases. Head Neck 1999; 21: 370-374.
LiVolsi V, Baloch ZW. Determining the diagnosis and prognosis of thyroid neoplasms: Do special studies help? (Editorial). Hum Pathol 1999; 30: 885-886.
Sugg SL, Ezzat S, Zheng L, Rosen IB, Freeman JL, Asa SL. Cytoplasmic staining of erbB-2 but not mRNA levels correlates with differentiation in human thyroid neoplasia. Clin Endocrinol (Oxf) 1998; 49: 629-637.
Sugg SL, Ezzat S, Zheng L, Freeman JL, Rosen IB, Asa SL. Oncogene profile of papillary thyroid carcinoma. Surgery 1999; 125: 46-52.
Müller-Höcker J. Immunoreactivity of p53, Ki-67, and Bcl-2 in oncocytic adenomas and carcinomas of the thyroid gland. Hum Pathol 1999; 30: 926-933.
Omura K, Nagasato A, Kanehira E y cols. Retinoblastoma protein and proliferating-cell nuclear antigen expression as predictors of recurrence in well-differentiated papillary thyroid carcinoma. J Clin Oncol 1997; 15: 3458-3463.
González Cámpora R, García Sanatana JA, Jordá i Heras MM y cols. Blood group antigens in differentiated thyroid neoplasms. Arch Pathol Lab Med 1998; 122: 957-965.
Stern Y, Lisnyansky I, Shpitzer T y cols. Comparison of nuclear DNA content in locally invasive and noninvasive papillary carcinoma of the thyroid gland. Otolaryngol Head Neck Surg 1997; 117: 501-503.
Loh KC, Greenspan FS, Gee L, Miller TR, Yeo PP. Pathological tumor-node-metastasis (pTNM) staging for papillary and follicular thyroid carcinomas: a retrospective analysis of 700 patients. J Clin Endocrinol Metab 1997; 82: 3553-3562.
Mai KT, Perkins DG, Yazdi HM, Commons AS, Thomas J, Meban S. Infiltrating papillary thyroid carcinoma: review of 134 cases of papillary carcinoma. Arch Pathol Lab Med 1998; 122: 166-171.
Sanders LE, Cady B. Differentiated thyroid cancer: reexamination of risk groups and outcome of treatment. Arch Surg 1998; 133: 419-425.
Yamashita H, Noguchi S, Murakami N, Kawamoto H, Watanabe S. Extracapsular invasion of lymph node metastasis is an indicator of distant metastasis and poor prognosis in patients with thyroid papillary carcinoma. Cancer 1997; 80: 2268-2272.
Loh KC, Greenspan FS, Dong F, Miller TR, Yeo PP. Influence of lymphocytic thyroiditis on the prognostic outcome of patients with papillary thyroid carcinoma. J Clin Endocrinol Metab 1999; 84: 458-463.
Bonnin C, Trojani M, Corcuff JB, Bonichon F. Outcome of 111 thyroid papillary carcinomas. Retrospective study from 1953 to 1994. Experience of Bergonie Institute. Ann Endocrinol (Paris) 1997; 58: 318-325.
Rosai J, Carcangiu ML, DeLellis RA. Papillary microcarcinoma. En: Tumors of the thyroid gland, pp. 96-100. AFIP Atlas of Tumor Pathology. AFIP, Bethesda 1992; 5.
Hazard JB. Small papillary carcinomas of thyroid: a study with special reference to so-called nonencapsulated sclerosing tumor. Lab Invest 1960; 9: 86-97.
Sugg SL, Ezzat S, Rosen IB, Freeman JL, Asa SL. Distinct multiple RET/PTC gene rearrangements in multifocal papillary thyroid neoplasia. J Clin Endocrinol Metab 1998; 83: 4116-4122.
Kim H, Piao Z, Park C, Chung WY, Park CS. Clinical significance of clonality in thyroid nodules. Br J Surg 1998; 85: 1125-1128.