
Vol. 36, n.º 4, 2003
REVISTA
ESPAÑOLA DE
Vol. 36, n.º 4, 2003 |
Isabel Trías1, Isabel Español1, Carles Raventós2, Ana Orsola2, Josep Pagà2, Ignasi Orsola2
1 Servicio de Anatomía Patológica. 2 Servicio de Urología. Clínica Plató Fundación Privada. Barcelona. anatomia.patologica@clinicaplato.com
RESUMEN
Introducción: En los últimos años varios autores han propuesto diversas subclasificaciones para estratificar los G3 T1 de vejiga urinaria. Hemos revisado nuestros G3 T1 con la intención de ver si encontrábamos alguna relación pronóstica en función del subnivel de invasión de la submucosa.
Métodos: Hemos revisado nuestros casos vírgenes G3 T1 diagnosticados durante los años 1996-97 con suficiente seguimiento. Hemos dividido los casos en dos grupos, aquellos con invasión profunda (más allá de la muscularis mucosae) (13 casos T1b) y todos los demás (11 casos, T1a). Hemos valorado las recidivas y progresiones (invasión de muscular propia) en relación al subnivel de invasión y los hemos comparado con las recidivas y progresiones de los G2 T1 vírgenes, diagnosticados durante 1997.
Resultados: La edad media de los G3T1 fue de 75,4 (37-88) y el seguimiento 44,2 meses (9-67) con 2 mujeres y 22 hombres. Para los G2T1 la edad fue de 66 (29-91) y el seguimiento de 36,7 meses (8-66) con 4 mujeres y 25 hombres. 9/13 T1b recidivaron o progresaron (69%) frente a 3/11 de los T1a (27,2%) y 8/29 de los G2T1 (27,5%). 9% de los T1a y 30,7% de los T1b progresaron, mientras que sólo el 3,3% de los G2 T1 lo hicieron.
Conclusión: Destaca un alto porcentaje de recidivas para G3T1b (69%) y progresión (30,7%) comparado con los G3T1a o los G2T1 (ambos recidivan en un 27%), mientras que los G3T1a progresan más (9%) que los G2T1 (3,3%). Creemos que el subestadiaje de los T1 puede aportar información pronóstica a los carcinomas uroteliales superficiales.
Palabras clave: Carcinoma transicional, superficial, pronóstico.
SUMMARY
Introduction: Over the past few years, several authors have proposed various substages of T1 urothelial carcinomas of the bladder. We have reviewed our G3T1 cases to see if there was any prognostic correlation related to the sublevel of the subepithelial invasion.
Methods: 24 virgin cases of G3 T1 (2 females y 22 males), diagnosed between 1996 and 1997, that presented sufficient follow-up were divided into two groups: those with extensive invasion beyond the muscularis mucosae (13 cases) were placed in group T1b and the rest in group T1a (11 cases). Recurrences and progressions in stage (muscular invasion) were evaluated. The results were compared with the recurrences and progressions of 29 G2T1 virgin cases (4 females and 25 males) diagnosed in 1997.
Results: Average age for G3T1 was 75.4 years (range 37-88 years) with a median follow-up of 44.2 months (range 9-67 months). For the G2T1, the median age was 66 years (range 29-91years) and the follow-up 36.7months (range 8-66 months). We found that 9 of the 13 in the T1b group recurred or progressed (69%) as compared to 3 of the 11 in the T1a group (27.2%) and 8 of the 29 in the G2T1 group (27.5%). 9% of T1a and 30.7% of T1b progressed, while only 3.3% of G2 T1 did so.
Conclusion: We found a significantly high percentage of recurrence for G3T1b (69%) and progression (30.7%) compared to G3T1a or G2T1 which share the same values for recurrences (27%). As expected, G3T1a progressed more (9%) than G2T1 (3.3%). We believe that stratifying G3T1 can be of aid in identifying patients with a high risk of progression.
Key words: Transitional cell carcinoma, superficial, prognosis factor.
INTRODUCCIÓN
El estadiaje de los carcinomas uroteliales de vejiga urinaria establece una única categoría para todos los casos con invasión del tejido conectivo subepitelial, catalogándolos de T1 (1).
Algunos autores consideran que el comportamiento de los G3 es distinto según la profundidad de invasión del tejido conectivo subepitelial (2). Siguiendo esta hipótesis hemos querido revisar nuestros casos G3 T1 con suficiente seguimiento como para hacer una valoración pronóstica.
MATERIAL Y MÉTODOS
Durante los años 1996 y 1997 se diagnosticaron 198 casos de carcinomas uroteliales con invasión del tejido conectivo subepitelial (T1) que incluyen recidivas y casos iniciales. Cuatro fueron G1 T1, 81 fueron G2 T1 de los que 29 eran primeros episodios y 43 G3 T1 de los que 24 eran primeros episodios. Solamente los casos vírgenes han sido considerados en el estudio.
En todos ellos se hizo la valoración del subnivel de invasión en el momento del diagnóstico de manera que, siguiendo el criterio de Younes (2) se subclasificaron en T1a (invasión de la lámina propia), T1b (invasión de la muscularis mucosae) y T1c (invasión por debajo de la muscularis mucosae). En 10 casos fue difícil subestadiarlos de entrada siendo clasificados simplemente como T1. Revisados posteriormente 3 de ellos se consideraron invasiones extensas de submucosas (posibles T1c de Younes), 4 fueron considerados T1a y en 3 casos fue imposible clasificarlos categóricamente en uno u otro grupo. Ante estas dificultades se replanteó la manera de valorar los T1 y llegamos a la conclusión que era posible distinguir básicamente dos grupos con independencia de si se identifica la muscularis mucosae: los que de manera clara eran invasores profundos (cercanos a la muscular propia) (T1b) y el resto que se consideró como T1a. En base a esta división efectuamos la correlación clínica en la que se consignó tipo de tratamiento inicial recibido, recidivas y progresiones (tabla 1).
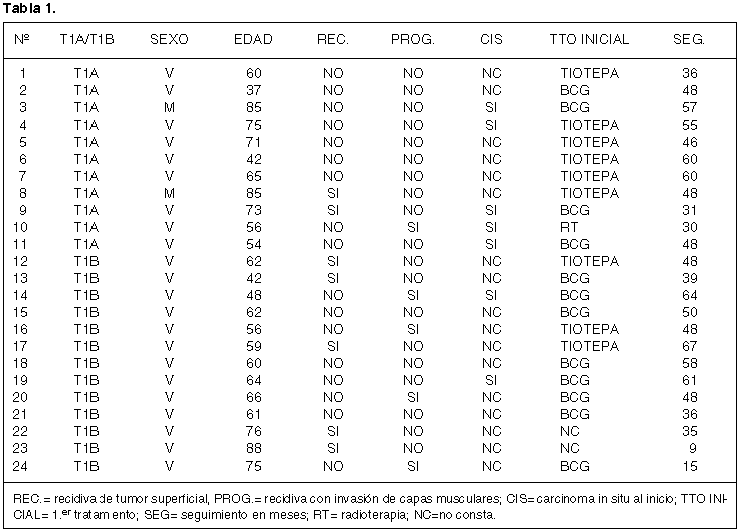
A efectos de comparación en cuanto a comportamiento clínico, se efectuó una correlación clínica (valorando recidivas y progresiones) de los G2 T1 iniciales diagnosticados en el mismo período.
En ambos grupos se consideró como recidiva la existencia de un nuevo episodio de carcinoma urotelial, y una progresión únicamente cuando el nuevo episodio implicaba invasión de la muscular propia como mínimo (evolución a T2).
RESULTADOS
La edad media de los casos G3 T1 fue de 75,4 años (37-88) y el seguimiento medio en meses fue de 44,2 (9-67). En la distribución por sexos hay dos mujeres y 22 hombres.
De los 24 casos 11 fueron T1a y 13 T1b.
Analizando los datos globales observamos recidivas (con o sin progresión) en el 50% (12/24 casos). Si se valoran las recidivas en relación al subgrupo que pertenecen, destaca que éstas se dan en el 27% de los T1a (3/11) y en el 69% de los T1b (9/13). En cuanto a las progresiones hemos observado que nuestros G3 T1 progresan en un 20.8% (5/24), analizados según el subgrupo al que pertenecen destaca que los T1a progresan en un 9% de casos (1/11) y los T1b en un 30.7% (4/13).
A efectos de comparación registramos los índices de progresión y recidivas de nuestros G2 T1 vírgenes diagnosticados durante el mismo período. Del total de 29 casos G2 T1 recidivaron 27,5% (8/29) y progresó un caso (3,4%). La edad media para este grupo fue de 66 años (29-91) y el seguimiento medio de 36,7 meses (8-66).
DISCUSIÓN
El TNM de 1997 y también el de 2002 (1) clasifica los tumores de vejiga en los siguientes niveles: Tis, Ta, T1, T2, T3a, T3b y T4. Hay efectivamente diferencias pronósticas notables sobre todo a partir del T2 (invasión de muscular propia) (3) lo cual conlleva a tratamientos distintos. En general el urólogo considera neoplasias superficiales todos aquellos casos que no invaden capa muscular, esto es: Ta, T1 y Tis.
Se considera que del 75-85% de los nuevos casos de carcinoma de vejiga son tumores superficiales (4) que se caracterizan por su alta capacidad de recidiva (33-70%) (5,6) y suelen requerir varios procesos de resección transuretral (RTU) con o sin quimio o inmunoterapia adyuvante (7). Sin embargo una minoría destacable de estos tumores superficiales (10-30%) (6) progresan en estadio. Si se estudian los tumores superficiales en función de la supervivencia a los 5 años se observa que oscilan entre 40-93% (2).
Parece claro que una gran mayoría de los tumores superficiales tendrán el comportamiento esperado (recidiva local) pero existe una minoría no despreciable que se comportará de manera agresiva justificando la realización de cistectomías radicales en los que se demuestran resultados aparentemente sorprendentes (15-35% de infraestadiajes o incluso presencia de metástasis ganglionares) (4,8).
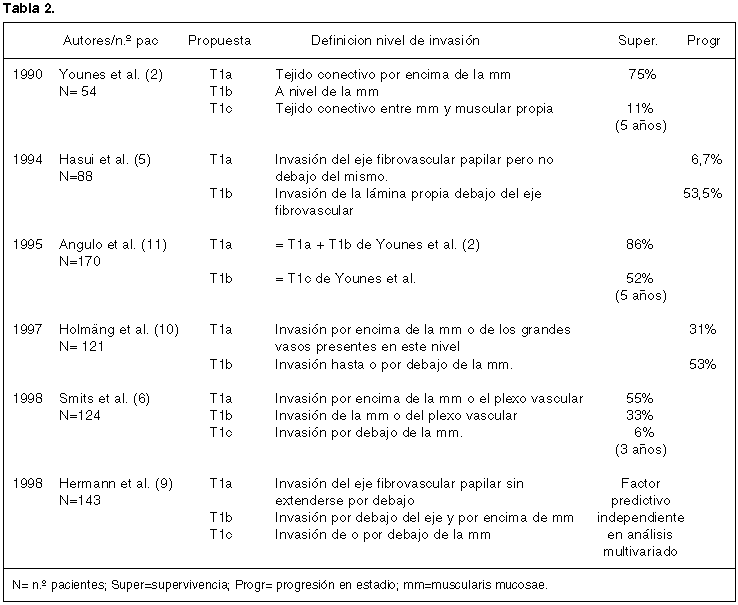
Todo ello ha hecho que surgieran múltiples estudios intentando detectar esta minoría de riesgo. Han sido muchos los factores estudiados (multifocalidad, tamaño del tumor, presencia de carcinoma in situ, ploidía, grado nuclear y p53) (7,9). De todos estos datos, parece ser que la coexistencia de carcinoma in situ, la multifocalidad y el grado nuclear pueden ayudar a discriminar (7,10) sin embargo hoy en día hay que añadir el superestadiaje de los T1 como un dato que está adquiriendo cada vez más sentido con múltiples publicaciones a su favor (2,5,6,9-11). En 1990 Younes y col. (2) iniciaron una subclasificación de los T1 demostrando unas diferencias de sobrevida a los 5 años del 11% para los T1c y del 75% para los T1a y T1b. A partir de aquí ha habido múltiples publicaciones que demuestran más o menos lo mismo de maneras distintas (tabla 2). Todos estos trabajos se basan en la identificación de una muscularis mucosae en el espacio de tejido conectivo comprendido entre urotelio y muscular propia. La existencia de esta muscularis mucosae fue descrita por Dixon y Gosling en 1983 (12) en una revista de anatomía por lo que pasó desapercibida entre patólogos y urólogos. En 1987 Ro y col. (13) llamaron la atención sobre este hallazgo para evitar errores en el diagnóstico de invasión de capa muscular. Ya en estas primeras descripciones se insiste en una serie de peculiaridades a saber que la muscularis mucosae de la vejiga es continua sólo en el 3% de casos, discontinua en la mayoría (con finas fibras dispersas) y que en el 6% no existe. Además ésta no se encuentra en la zona del trígono.
Sin embargo prácticamente siempre se identifica al mismo nivel que la muscularis mucosae, grandes vasos paralelos a la superficie (13) con lo que el patólogo sería capaz de orientarse en la microanatomía topográfica de la submucosa.
Por todo ello aunque todos los sistemas de clasificación han utilizado la muscularis mucosae como la referencia en la definición de subniveles de T1 (tabla 2) todos ellos hacen constar la dificultad en la reproducibilidad de la valoración del subnivel especialmente en el material de RTU (14).
Sin embargo nuestra revisión con resultados similares a las series publicadas, pone de manifiesto que el patólogo general es capaz de discriminar aquellos casos que se presentan de entrada como invasiones profundas hasta la submucosa, con un elevado índice de progresión. De hecho en nuestra serie observamos que el comportamiento de los G3 T1a se parece más los G2 T1 que a los G3 T1b.
En conclusión creemos que el descubrimiento de la existencia de la muscularis mucosae ha servido para iniciar una subclasificación de los T1 con utilidad clínica. Además aunque no esté bien definido el parámetro para distinguir los casos de alto riesgo, creemos que la comunidad de patólogos debiera ser capaz de definir una buena estratificación sobre todo útil en el material de RTU, ya que es posible transmitir información pronóstica y distinguir los casos de alto índice de progresión, lo cual permite diseñar una estrategia terapéutica más adecuada para estos enfermos.
BIBLIOGRAFÍA
UICC International Union Against Cancer. Sobin LH, Wittekind Ch, editores. TNM Classification of malignant tumours. 6th ed. New York: Wiley-Liss; 2002.
Younes M, Sussman J, True L. The usefulness of the level of the muscularis mucosae in the staging of invasive transitional cell carcinoma of the urinary bladder. Cancer 1990; 66: 543-48.
Algaba F, Moreno A, Trias I, editores. Uropatología tumoral. Correlación morfológica, molecular y clínica. 1.ª ed. Barcelona: Pulso Ediciones S.A.; 1996.
Amling CL, Thrasher HA, Dodge RK, Robetson JE, Paulson DF. Radical cystectomy for stages Ta, Tis and T1 transitional cell carcinoma of the bladder. J Urol 1994; 151: 31-6.
Hasui Y, Osada Y, Kitada S, Nishi S. Significance of invasion to the muscularis mucosae on the progression of superficial bladder cancer. Urology 1994; 43: 782-6.
Smits G, Schaafsma E, Kiemeney L, Caris C, Debruyne F, Witjes JA. Microstaging of pT1 transitional cell carcinoma of the bladder: Identification of subgroups with distinct groups of progression. Urology 1998; 52: 1009-14.
Vicente J, Chéchile G, Salvador J, editores. Tumores vesicales superficiales. Barcelona: Acción Médica, S.A. 2000.
Bracker RB, McDonald MW, Johnson DE. Cystectomy for superficial bladder cancer. Urology 1981; 13: 451-63.
Hermann G, Horn J, Steven K. The influence of the level of lamina propia invasions and the prevalence of p53 nuclear accumulation on survival in stage T1 transitional cell bladder cancer. J Urol 1998; 159: 91-4.
Hölmang SL, Hedelin H, Anderström C, Holmberg E, Johansson SL. The importance of the depth of invasion in stage T1 bladder carcinoma: A prospective cohort study. J Urol 1997; 157: 800-4.
Angulo JC, López JI, Grignon DJ, Sánchez-Chapado M. Muscularis mucosae differentiates two populations with different prognosis in stage T1 bladder cancer. Urology 1995; 45: 47-53.
Dixon JS, Gosling SA. Histology and fine structure of the muscularis mucosae of the human urinary bladder. J Anat 1983; 136: 265-71.
Ro JY, Ayala AG, El-Nagger A. Muscularis mucosae of urinary bladder. Am J Surg Pathol 1987; 11: 668-73.
Epstein JI, Amin MB, Reuter VR, Mostofi FK and the Bladder Consensus Comitte, editores. The World Health Organization/International Society of Urological Pathology consensus classification of urothelial (transitional cell) neoplasms of the urinary bladder. Am J Surg Pathol 1998; 22: 1435-48.