
Vol. 41, n.º 2, 2008
REVISTA
ESPAÑOLA DE
Vol. 41, n.º 2, 2008 |
ORIGINALES
José I. López, Carmen Etxezarraga, Maddi Garmendia, Ayman Gaafar, Rafael Ibarrola, Aitor Fernández de Larrinoa, Teresa Ibáñez, Cruz Hermosa, Cosme Ereño, Francisco J. Bilbao
Servicio de Anatomía Patológica. Hospital de
Basurto. Universidad del País Vasco (EHU/UPV). Bilbao.
joseignacio.lopez@osakidetza.net
RESUMEN
Antecedentes: El incremento en el diagnóstico del cáncer de próstata en la última década en nuestros hospitales ha llevado consigo un aumento similar en el número de prostatectomías radicales. En este trabajo se analizan las diferencias histológicas observadas entre los pacientes tratados con cirugía radical en los años 1999 y 2006 y se evalúa la evolución habida en la indicación de cirugía radical en un lapso de 7 años. Métodos: Se analizan de forma comparativa los datos histológicos de las prostatectomías radicales, y de sus biopsias transrectales previas, diagnosticadas en 1999 y en 2006. Sólo se han incluido en el análisis los casos con la totalidad de los datos evaluables tanto en la biopsia como en la cirugía. En las biopsias transrectales se valoran la afectación uni o bilateral, el número de focos de tumor, los milímetros totales de tumor, la presencia de PIN de alto grado, el índice de Gleason, y la invasión perineural. En las prostatectomías radicales se evalúa el estadio (pT), el índice de Gleason, la presencia de PIN de alto grado, la invasión de los bordes, la afectación del ápex, la invasión perineural y vascular, la extensión extraprostática, y la invasión de las vesículas seminales. El estudio estadístico comparativo entre ambos grupos se realiza mediante pruebas de c2, t de Student, y Mann-Whitney. Resultados: El estudio incluye 24 prostatectomías radicales de 1999 y 50 de 2006. El pT es significativamente más bajo en 2006 que en 1999 (p=0,032). Asimismo, hay mayor número de carcinomas organo-confinados en 2006 (p=0,034). Además, la extensión extraprostática del cáncer y la invasión de vesículas seminales son significativamente menores en 2006 (p=0,090 y p=0,011, respectivamente). Conclusiones: En 2006, entre los pacientes que han sido tratados con cirugía radical, se observa una disminución significativa en el estadio tumoral. El número de casos con extensión extraprostática y con invasión de vesículas seminales es, asimismo, menor.
Palabras clave: Adenocarcinoma de próstata, biopsia transrectal, cirugía, estadificación, tratamiento.
SUMMARY
Background: The increase in number of prostate cancer diagnoses in the last decade is accompanied by a similar increase in the number of radical prostatectomy specimens. We analyse the histological differences between patients treated with radical surgery in 1999 and in 2006. The evolution in the indications for surgery is also evaluated. Methods: Histological data in core biopsies and radical prostatectomies of cases diagnosed in 1999 and 2006 have been compared. Only cases with complete histological information have been included in the study. Bi/unilateral tumour invasion, number of tumour foci, total millimetres of cancer, high-grade PIN, Gleason index, and perineurial invasion have been evaluated in core biopsies. Pathological staging, Gleason index, high-grade PIN, margin status, apex invasion, perineurial and vascular permeation, extraprostatic extension and seminal vesicle invasion have been analysed in radical prostatectomies. The statistical study included c2, Student’s t, and Mann-Whitney test. Results: The study includes 24 radical prostatectomies in 1999 and 50 in 2006. The pathological staging is significantly lower in 2006 than in 1999 (p=0.032). Similarly, organ-confined disease is more frequent in 2006 (p=0.034). Extraprostatic extension and seminal vesicle invasion by prostate adenocarcinoma are significantly lower in 2006 (p=0.090 y p=0.011, respectively). Conclusions: Prostate adenocarcinoma patients treated with radical surgery in 2006 are at a lower stage compared with 1999 cases.
Keywords: Prostate adenocarcinoma, core biopsy, radical surgery, staging, treatment.
INTRODUCCIÓN
El incremento en la incidencia del cáncer de próstata originado en los últimos años en nuestra sociedad está siendo espectacular (1) y ha venido a producirse fundamentalmente por la determinación masiva de los niveles de PSA sérico, y por la generalización de la biopsia transrectal como método de screening (2). En términos de mortalidad, el adenocarcinoma de próstata recupera en las estimaciones para 2007 el segundo lugar en el ranking de frecuencia, tras el cáncer de pulmón, superando al de colon-recto (1). La alta incidencia de este tumor, que tuvo su pico más alto en las estadísticas de los EEUU en 1993 (1), ha traído consigo una avalancha creciente de prostatectomías radicales a los laboratorios de Anatomía Patológica. Al igual que ha ocurrido en tumores de otras topografías, tras un periodo de eclosión indiscriminado en el que la cirugía radical era el método terapéutico con intención curativa prácticamente universal, para el cáncer de próstata se ha instalado en los hospitales un uso más racional de esta modalidad terapéutica fruto de la instauración de criterios más restrictivos para su indicación. El desarrollo de otras modalidades de tratamiento radical con fines curativos, como la crioterapia (3) y radioterapia en todas sus variantes (4-6) ha contribuido a realizar un reparto más diversificado e individualizado de todo el arsenal terapéutico que en la actualidad es amplio (7). En esta tarea han contribuido muy notoriamente los Subcomités o Comités de Tumores Urológicos de nuestros hospitales, foros en los cuales se aproximan diferencias y pactan modos de actuación diagnóstica y terapéutica consensuados entre los profesionales implicados.
Este trabajo está planteado para saber qué tipo de enfermo con cáncer de próstata se operaba en 1999 y qué tipo se ha operado en 2006 para, comparándolos, observar qué tendencia evolutiva se apunta en la solución terapéutica con fines curativos de este cáncer tan frecuente en nuestra sociedad.
MATERIAL Y MÉTODOS
Se han comparado dos series homogéneas de adenocarcinoma de próstata tratados mediante prostatectomía radical en 1999 y en 2006 por el mismo equipo de urólogos del Hospital de Basurto, Bilbao. Las biopsias que dieron lugar a las piezas quirúrgicas se remitieron fijadas en formalina en dos frascos pertenecientes a los lados derecho e izquierdo y se procesaron de manera rutinaria. En cada caso se estudiaron entre 24 y 36 cortes histológicos teñidos con hematoxilina-eosina. En casos seleccionados, se utilizaron técnicas convencionales de inmunohistoquímica (CK 5,6, 34bE12, racemasa, p63) para afianzar el diagnóstico de cáncer. La identificación y cuantificación del cáncer se realizó según metodología propia (8-11). Para la selección de pacientes candidatos a prostatectomía radical como método de elección frente a otras modalidades de tratamiento, en los pacientes de 2006, se aplicó el protocolo interno del Hospital de Basurto (12). Los pacientes de 1999 fueron tratados con cirugía radical fuera del protocolo referido. Las piezas de prostatectomía radical se remitieron en fresco y se procesaron de manera protocolizada en todos los casos (13).
Se han valorado una serie amplia de parámetros histológicos, tanto en las propias prostatectomías radicales como en los cilindros-biopsia que las originaron. Los datos evaluados incluyen bilateralidad/unilateralidad del cáncer en los cilindros, así como número de focos de cáncer, milímetros totales de cáncer, presencia de PIN de alto grado, índice de Gleason, e invasión perineural en las biopsias transrectales. En las piezas quirúrgicas se evaluó el estadio (pT), índice de Gleason, PIN de alto grado, afectación de los márgenes quirúrgicos, invasión del ápex, invasión perineural, permeación vascular, extensión extraprostática, e invasión de vesículas seminales.
El análisis estadístico incluyó los tests de c2, t de Student y Mann-Whitman (SPSS 14.0 para Windows, Chicago, USA).
RESULTADOS
En el Hospital de Basurto, Bilbao, 349 varones fueron sometidos a biopsia transrectal de próstata en 1999 y 678 en 2006. El porcentaje de casos con cáncer fue similar en ambos períodos, siendo de 28,9% en 1999 y de 28,6% en 2006. Asimismo, el porcentaje de casos de cáncer que fueron tratados mediante prostatectomía radical resultó ser similar en ambos, siendo de un 24,7% en 1999 y de un 27,3% en 2006.
Se han analizado comparativamente 24 pacientes de 1999 y 50 de 2006. Los resultados globales están reflejados en la tabla 1. La edad media de los pacientes operados en 1999 fue de 66,3 años y la de los operados en 2006 de 64,1 años. La diferencia, 2,2 años más jóvenes los de 2006, no es significativa, pero muestra fuerte tendencia hacia la significación estadística, circunstancia que se consumaría si las series comparadas fuesen mayores.
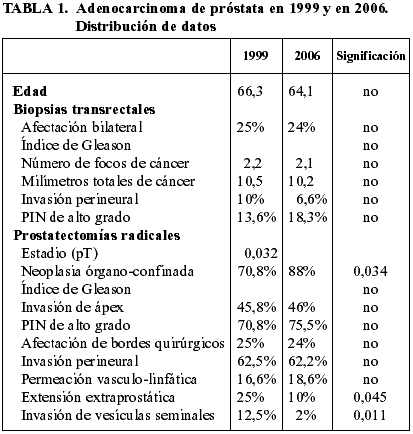
Por lo que respecta a las biopsias transrectales, se detecta una fuerte tendencia hacia la significación estadística al comparar las medias de la invasión perineural (86% en 1999 vs 93% en 2006) y las de PIN de alto grado (86% en 1999 vs 75% en 2006). Los resultados estadísticos obtenidos de comparar la bilateralidad/unilateralidad del tumor, las medias en el número de focos tumorales (2,2 en 1999 vs 2,1 en 2006) y las medias de milímetros totales de cáncer (10,5 en 1999 vs 10,2 en 2006) no han arrojado diferencias significativas.
En las piezas de prostatectomía radical, la estadificación tumoral es significativamente más baja en 2006 que en 1999 (prueba de Mann-Whitney, p=0,032). A este respecto, la figura 1 muestra una distribución inversa en 1999 y en 2006 de los estadios pT2a a pT3b, y la figura 2 refleja las diferencias entre cada estadio en ambas series, observándose una especial disminución en la incidencia de los estadios altos (pT3a y pT3b) en 2006 respecto de 1999. Cuando los estadios se agrupan y los casos se consideran órgano-confinados y órgano-no confinados la diferencia mantiene el rango significativo (c2, p=0,034). Así, la figura 3 muestra nuevamente la inversión entre los pacientes de 1999 y los de 2006, existiendo entre estos últimos un mayor número de casos de cáncer confinado a la próstata. En el grupo de pacientes de 2006 hay menos casos con extensión extraprostática que en el de 1999, y esta diferencia es significativa (c2, p=0,045) (fig. 4). Por último, la disminución en el número de casos con invasión de las vesículas seminales es aún mayor, pasando a ser de sólo 1 en 2006 (c2, p=0,011). Las diferencias entre ambos grupos en relación al Índice de Gleason, al porcentaje de invasión del ápex, a la invasión perineural, a la permeación vascular, a la afectación de los bordes quirúrgicos, y a la presencia de PIN de alto grado no han resultado significativas.

Fig. 1:
Distribución de los estadios (pT) en 1999 y en 2006.

Fig. 2:
Distribución de los casos por años según estadios (pT).

Fig. 3:
Distribución del confinamiento tumoral en la próstata por años.

Fig. 4:
Distribución de los casos con o sin extensión extraprostática por años.
DISCUSIÓN
El cáncer de próstata es un problema sanitario de primer orden en las sociedades industrializadas. La previsión indica que en EEUU aparecerán 218.890 nuevos casos de esta neoplasia durante 2007, y que 27.050 pacientes morirán por su causa en el mismo periodo (1). Esto supone desbancar al cáncer de colon y recto como segunda causa de muerte en la población masculina, tras el cáncer de pulmón. Aunque no existen estadísticas tan recientes en nuestro país, todo apunta a que nuestros porcentajes serán muy similares. A pesar de que el pico máximo de incidencia del cáncer de próstata ocurrió en 1993, y de que en la actualidad la tendencia es descendente, las estadísticas demuestran que aún nos encontramos en cifras de cáncer prostático muy superiores a las detectadas en la era pre-PSA (1).
Aunque la determinación sérica de PSA está generalizada en nuestra red sanitaria como método de detección precoz del cáncer de próstata, existe un gran debate sobre su verdadera utilidad (14,15) ya que hay pocas evidencias que demuestren de manera taxativa que el screening de este tumor mediante la determinación masiva de PSA en sangre en la población de riesgo disminuya realmente la mortalidad, o mejore su supervivencia. Algunos autores (2) han observado que el cáncer de próstata descubierto mediante la determinación de PSA tiende a ser de más grado histológico.
Dentro de la era del PSA los cambios en el porcentaje de casos detectados son mínimos según se demuestra en este trabajo ya que independientemente del número de pacientes biopsiados, la incidencia relativa es muy similar en 1999 y en 2006. Puesto que los criterios de selección son homogéneos y se basan en el mismo rango de elevación del PSA sérico y en el tacto rectal, los parámetros histológicos del cáncer de próstata no son diferentes al comparar ambos años. Sin embargo, al existir diferentes criterios a la hora de considerar qué nivel de PSA debe llevar a realizar biopsia transrectal, y también en qué pacientes, pueden detectarse variaciones histológicas sustanciales y significativas desde el punto de vista estadístico. A ello puede contribuir también el hecho de que normalmente se comparan series de distintos grupos de urólogos, o si se analizan series del mismo grupo de urólogos pero más alejadas entre sí en el tiempo.
Sin embargo, en este trabajo comparativo y en otros (16,17), se detectan algunas diferencias en la incidencia de determinados datos histológicos cuando se comparan las piezas de prostatectomía radical en períodos de tiempo separados. Este hecho ha sido particularmente estudiado en relación al grado de Gleason, con un aumento de los casos de cáncer moderadamente diferenciados y una disminución en los bien diferenciados (17). Se han apuntado varias causas para este cambio. Por un lado, la llegada del PSA, y por otro, el aumento en la destreza del patólogo ayudado por la redefinición reciente de criterios histológicos (18). Lo que aún está por ver es qué grado de influencia en la supervivencia del cáncer de próstata tratado con cirugía radical se puede atribuir al cambio habido en todos estos parámetros histológicos, y qué grado se debe a la mejora de la técnica quirúrgica, a los avances tecnológicos, o simplemente a una más restrictiva selección de pacientes para cirugía, por ejemplo.
Los resultados del presente trabajo muestran no sólo que existen diferencias significativas en el estadio (pT) entre ambas series, sino que la distribución de pacientes por estadios es totalmente inversa en 1999 y en 2006. Así, en 2006 el número de pacientes con enfermedad confinada a la próstata es muy superior al de pacientes con extensión fuera de la misma. A este respecto existen opiniones divergentes en la literatura. Mientras Stephenson (17), Augustin y cols (19), y Zebic y cols (20) encuentran estadios significativamente más bajos, Soh y cols (21) no detectan cambio alguno. En opinión de Zebic y cols (20), la mayor frecuencia de cáncer de próstata confinado a la glándula en los últimos años de su estudio se debió al uso indiscriminado del PSA como método de detección y a la ampliación de 6 a 12 cilindros de tejido en las biopsias transrectales.
En nuestro caso, la razón para este cambio tan radical en tan pocos años puede encontrarse en el consenso multidisciplinar logrado en el Comité de Tumores Urológicos con posterioridad a 1999. En este foro, urólogos, patólogos, radiólogos, oncólogos y radioterapeutas acordaron la aprobación de un protocolo de diagnóstico, tratamiento y seguimiento del paciente con cáncer de próstata (12) que se sigue hasta hoy en día y en cada reunión debaten sobre qué hacer con cada paciente afecto de cáncer de próstata del Hospital. Como consecuencia del mismo, en el Hospital de Basurto se tratan con cirugía radical cada vez más sólo cánceres confinados a la próstata, y se opta por otras opciones terapéuticas con igual intención curativa, en el resto de casos que no cumplen los criterios quirúrgicos. La trascendencia que esta decisión pueda tener en la supervivencia es, por la propia naturaleza del cáncer de próstata, imposible de evaluar a corto o medio plazo.
BIBLIOGRAFÍA
Jemal A, Siegel R, Ward E, Murray T, Xu J, Thun MJ. Cancer statistics, 2007. CA Cancer J Clin 2007; 57: 43-66.
Schwartz KL, Grignon DJ, Sakr WA, Wood DP Jr. Prostate cancer histologic trends in the metropolitan Detroit area, 1982 to 1996. Urology 1999; 53: 769-74.
Mouraviev V, Polascik TJ. Update on cryotherapy for prostate cancer in 2006. Curr Opin Urol 2006; 16: 152-6.
Torres-Roca JF. The role of external-beam radiation therapy in the treatment of clinically localized prostate cancer. Cancer Control 2006; 13: 188-93.
Elconin JH. Radiotherapy for prostate cancer. N Eng J Med 2007; 356: 309-10.
Pahn TP, Syed AM, Puthawala A, Sharma A, Khan F. High dose rate brachytherapy as a boost for the treatment of localized prostate cancer. J Urol 2007; 177: 123-7.
Sowery RD, So AI, Gleave ME. Therapeutic options in advanced prostate cancer: present and future. Curr Urol Rep 2007; 8: 53-9.
Etxezarraga C, Bilbao FJ, López JI. Revisión de los patrones pseudohiperplásico y pseudoatrófico del adenocarcinoma de próstata. Rev Esp Patol 2005; 38: 141-7.
López JI, Etxezarraga C. The combination of millimetres of cancer and Gleason Index in core biopsy is a predictor of extraprostatic disease. Histopathology 2006; 48: 663-7.
Etxezarraga C, López JI. La cuantificación del volumen tumoral en las biopsias transrectales de próstata. Rev Esp Patol 2006; 39: 155-8.
Etxezarraga C, López JI. El adenocarcinoma diminuto en la biopsia transrectal de la próstata. Correlación con los hallazgos en la prostatectomía radical en 46 casos. Rev Esp Patol 2006; 39: 159-66.
López JI, Abad T, Carrandi J, Loizaga A, Martín-Urreta JC, Unda M. La protocolización de la actividad asistencial: cáncer de próstata. Rev Urol 2004; 5: 117-20.
Henson DE, Hutter RV, Farrow G. Practice protocol for the examination of specimens removed from patients with carcinoma of the prostate gland. Arch Pathol Lab Med 1994; 118: 779-83.
Middleton RG. Prostate cancer: are we screening and treating too much? Ann Intern Med 1997; 126: 465-7.
Voss JD. Prostate cancer, screening and prostate-specific antigen: promise or peril? J Gen Intern Med 1994; 468-74.
Sengupta S, Slezak JM, Blute ML, y cols. Trends in distribution and prognostic significance of Gleason grades on radical retropubic prostatectomy specimens between 1989 and 2001. Cancer 2006; 106: 2630-5.
Stephenson RA. Prostate cancer trends in the era of prostate-specific antigen. An update of incidence, mortality and clinical factors from the SEER database. Urol Clin North Am 2002; 29: 173-81.
Epstein JI. Gleason score 2-4 adenocarcinoma of the prostate on leedle biopsy: a diagnosis that should not be made. Am J Surg Pathol 2000; 24: 477-8.
Augustin H, Auprich M, Stummvoll P y cols. Shift of tumor features in patients with clinically localized prostate cancer undergoing radical prostatectomy since the beginning of the PSA era. Wien Klin Wochenschr 2006; 118: 348-54.
Zebic N, Roggenbuck U, Mandt D, Kropfl D. Migrations in clinical and pathological stage of prostatic carcinoma in patients undergoing radical prostatectomy in the period between 1993 and 2003. Coll Antropol 2005; 29: 593-8.
Soh S, Kattan MW, Berkman S, Wheeler TM, Scardino PT. Has there been a recent shift in the pathological features and prognosis of patients treated with radical prostatectomy? J Urol 1997; 157: 2212-8.