
Vol. 41, n.º 4, 2008
REVISTA
ESPAÑOLA DE
Vol. 41, n.º 4, 2008 |
CASUÍSTICA
Julio Alexander Díaz Pérez1, Jorge Andrés García Vera1, Álvaro Antonio Herrera
Grupo de Investigación en Patología Estructural,
Funcional y Clínica de la Universidad Industrial de Santander UIS.
1 Fundación para el Avance de la Anatomía Patológica, Citología y
Clínica Molecular FAPCIM.
pat_uis@yahoo.com
RESUMEN
Justificación: La Tiroiditis de Riedel (TR) es una enfermedad inflamatoria crónica de la glándula tiroides, en la cual tejido fibroso reemplaza el parénquima glandular y se extiende a estructuras adyacentes. Objetivo: Describir un caso de TR en una mujer colombiana atendida en el Hospital Universitario de Santander en el año 2006. Caso Clínico: Paciente de sexo femenino, de 63 años de edad, con historia de 6 meses de evolución, de masa cervical derecha, dolorosa, de 5 cm de diámetro, asociado a astenia y adinamia. Intervención: Tiroidectomía total. Resultados: En el lóbulo derecho, se reconoció lesión blanquecina, pétrea que compromete difusamente todo el lóbulo. Los cortes microscópicos mostraron parénquima tiroideo del lóbulo derecho extensamente reemplazado por tejido fibroso densamente colagenizado, con atrofia marcada de los folículos tiroideos, ocasionales agregados linfoides con centro germinativo prominente y extensión al tejido peritiroideo adyacente. El diagnostico fue Tiroiditis de Riedel. Conclusiones: Presentamos un caso de esta inusual y fascinante enfermedad, en la cual se han realizado notables avances en la patogénesis, al igual que en el diagnostico y manejo. Son analizadas sus características clínicas, macro, microscópicas e immunohistoquimicas.
Palabras clave: Tiroiditis, enfermedades de la tiroides, enfermedades autoinmunes.
SUMMARY
Justification: Riedel’s thyroiditis (RT) is a chronic inflammatory disease of the thyroid gland, in which fibrous tissue replaces glandular parenchyma and extends to closest structures. Objective: A case of RT in a Colombian woman attended at the University Hospital of Santander in 2006, will be described. Clinical case: Female Patient, 63 years old, with history of 6 months of evolution, cervical mass right and painful with 5 cm of diameter, associated to asthenia and adynamia. Intervention: Total thyroidectomy. Results: A diffuse hard whitish lesion affecting the entire right thyroidal lobe was found. Histological sections revealed right thyroidal parenchima widely replaced by densely collagenized fibrous tissue with marked thyroid follicles atrophy, scarce lymphoid aggregates with prominent germinal centers and spread to neighbour perithyroidal tissue. The diagnosis was Riedel’s thyroiditis. Conclusions: We presented a case of this unusual and fascinating disease, in which have made significant advances in the pathogenesis, diagnose and treatment. The clinical, gross, microscopic and immunohistochemical characteristics are analyzed.
Keywords: Thyroiditis, thyroid diseases, autoimmune diseases.
INTRODUCCIÓN
La tiroiditis de Riedel (TR) es una enfermedad inflamatoria crónica de la glándula tiroides (1), también conocida cono estruma de Riedel (2), tiroiditis ligneosa (3) o tiroiditis fibrosa invasiva (4). Es una enfermedad rara de etiología desconocida, en la cual tejido fibroso reemplaza el parénquima de la glándula tiroides normal y se extiende a estructuras adyacentes (1). Fue reconocida por Bernhard Riedel en 1883, quien posteriormente en 1896 publicó una descripción de dos casos usando el nombre de eisenharte struma (del alemán, tiroiditis dura como el hierro), para describir la consistencia pétrea de la glándula, fijada a estructuras adyacentes (5). Existe un amplio debate sobre su etiología, se ha asociado con la fibroesclerosis Inflamatoria, la cual es una enfermedad idiopática caracterizada por presentar fibrosis mediastínica, retroperitoneal, colangitis esclerosante y pseudotumor inflamatorio de la orbita, sus componentes se han observado en el 34% de los casos de TR (6); sin embargo, existe otra teoría que fundamenta su génesis en un proceso autoinmune, lo cual se basa en el hallazgo de anticuerpos antitiroideos hasta en el 65% de los pacientes con TR (1). Además, la importancia de identificar esta enfermedad radica en su fácil confusión con un proceso neoplásico maligno, debido a su presentación clínica y al compromiso de estructuras peritiroideas (7). Por lo tanto, se describirá un caso de TR en una mujer colombiana atendida en el Hospital Universitario de Santander en el año 2006 y se realizará una discusión sobre este tema.
MATERIALES Y MÉTODOS
Caso Clínico
Paciente de sexo femenino, de 63 años de edad, quien consulta por masa de 6 meses de evolución en el lado derecho del cuello de 5 x 5 cm, dolorosa, asociada a astenia y adinamia, sin síntomas obstructivos de vías aéreas, ni digestivas; quien refirió antecedentes patológicos de hipertensión arterial, hiperlipemia, y gastritis crónica, y antecedente familiar de madre con bocio simple (Hiperplasia Nodular). En el examen físico se encontró en el cuello, nódulo firme a la palpación del lóbulo derecho de la glándula tiroides, sin alteración de los tejidos vecinos; se documentó una TSH de 5,78 mlU/L (VN: 0,4-4 mlU/L), se realizó una Citología por Punción- Aspiración Con Aguja Fina (PAAF) la cual fue insuficiente (fig. 1) y una ecografía donde se apreció nódulo solido localizado en el lóbulo derecho de 3,3 cm de diámetro, sin más hallazgos. Por lo cual se programa para lobectomía derecha; sin embargo, en dicho procedimiento se encuentra glándula indurada, de consistencia leñosa, con marcada reacción fibroadherencial hacia músculos pretiroideos, por lo cual se modificó el procedimiento quirúrgico de tiroidectomía subtotal a total. La paciente posteriormente evolucionó en forma satisfactoria y actualmente se encuentra en terapia de reemplazo hormonal con levotiroxina, sin signos de recurrencia u otro tipo de complicación de la enfermedad.

Fig. 1:
BACAF. Extendido hipocelular de fondo coloide,
negativa para malignidad, compatible con bocio (40X).
Estudio anatomopatológico
En el Servicio de Anatomía Patológica se recibió pieza quirúrgica producto de tiroidectomía total de 21 g y 6,8 x 4 x 2,2 cm de diámetros mayores cruzados. El lóbulo derecho, era de superficie externa blanquecina, con áreas de hemorragias reciente, de 4 x 2 x 1,5 cm de diámetros mayores; el istmo (1,6 x 0,6 cm), tenía aspecto congestivo y superficie lisa; y el lóbulo izquierdo (3,4 x 1,8 x 1,7 cm), presentó superficie congestiva sin lesiones macroscópicas aparentes. Al corte del lóbulo derecho, se reconoce lesión blanquecina, de consistencia pétrea que compromete difusamente todo el lóbulo. Al corte del istmo y lóbulo izquierdo, no se reconocieron lesiones macroscópicas (fig. 2). Los cortes microscópicos mostraron parénquima tiroideo del lóbulo derecho extensamente reemplazado por tejido fibroso densamente colagenizado, con atrofia marcada de los folículos tiroideos y extensión al tejido peritiroideo adyacente. Adicionalmente se reconoció edema, congestión vascular y focos de hemorragia (fig. 3). En el tejido tiroideo del istmo y del lóbulo izquierdo se observaron numerosos folículos tiroideos de diferente tamaño, algunos de ellos dilatados, tapizados por epitelio cúbico simple sin atipia, sostenidos por un estroma congestivo con ocasionales folículos linfoides (fig. 4). No se reconoció malignidad en las estructuras anteriores. La evaluación de los ganglios linfáticos del vaciamiento cervical evidenció hiperplasia linfoide crónica sinuhistiocitaria, sin presencia de malignidad. Con los hallazgos anteriores se hizo el diagnostico de Tiroiditis de Riedel (tiroiditis fibrosa) con compromiso del lóbulo derecho y extensión a tejido peritiroideo, además de Bocio Nodular en lóbulo izquierdo.
![]()
Fig. 2:
Pieza quirúrgica producto de tiroidectomía total.
En el lóbulo derecho al corte se reconoce lesión de color blanquecina de
consistencia pétrea que compromete difusamente todo el lóbulo. En el lóbulo
izquierdo, se reconocen superficie de corte nodular de contenido coloide.
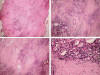
Fig. 3:
Los cortes microscópicos muestran en A, B, C y D
Tejido tiroideo de lóbulo derecho extensamente reemplazado por tejido fibroso
colagenizado, con atrofia marcada de los folículos tiroideos y moderado
infiltrado mononuclear linfocitario y engrosamiento de las paredes de los vasos
sanguíneos (HE 4x, 10x y 40x).
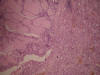
Fig. 4:
Tejido tiroideo del lóbulo izquierdo en el que se
reconocen folículos tiroideos de diferente tamaño algunos de ellos dilatados,
tapizados por epitelio cúbico simple sin atipia, sostenidos por un estroma
congestivo en el que se reconocen ocasionales folículos linfoides, no se
reconoce malignidad (HE 10x).
Estrategia de Búsqueda de la Literatura
Se realizó una búsqueda en Medline (1964-2006) usando los términos «Riedel thyroiditis», y «struma fibrosa»; se seleccionaron sólo reportes de casos originales, omitiendo revisiones y otro tipo de literatura secundaria. Adicionalmente se revisó parte de la literatura omitida para la búsqueda inicial, así como de otras provenientes de libros y otro tipo de publicaciones como informes de comité, considerados relevantes para la discusión del tema.
Discusión
La TR es una rara enfermedad fibroinflamatoria que compromete la glándula tiroides, la cual se caracteriza por una fibrosis densa e invasiva, que compromete glándula y tejido circundante (1,6). En las ultimas décadas la incidencia de TR a disminuido, sin embargo el numero de casos reportados en la literatura puede no corresponder a los vistos en la practica clínica (6). Se presenta solo en el 0,06% de las tiroidectomías (8). La incidencia global se calcula en 1,06/100.000 pacientes-año. En la búsqueda de la literatura realizada, no se encontró ningún caso reportado en Colombia. Las mujeres se encuentran cuatro veces más afectadas que los hombres y es más común entre los 30 y los 50 años, aunque se puede presentar en otras edades; datos que coinciden con las características de nuestra paciente. Ha sido reportada predominantemente en personas de piel blanca, pero ha sido descrita en todas las razas (6).
La etiología de la TR no es clara, y existe controversia sobre su patogénesis autoinmune (8), en ese caso se trataría de una variante de la tiroiditis de Hashimoto o el último estadio de una tiroiditis de De Quervain, lo cual es planteado por la historia natural de estas enfermedades (9). El mecanismo autoinmune se ha sugerido por: 1. La presencia de infiltrado de células mononucleares, vasculitis, fibrosis tisular, y anticuerpos séricos antitiroideos en muchos pacientes, 2. Informes ocasionales de la coexistencia de TR con enfermedades autoinmunes como la Enfermedad de Addison, la Diabetes tipo 1, la Anemia Perniciosa, la Enfermedad de Graves, y la Tiroiditis de Hashimoto; y 3. La respuesta favorable a la terapia con glucocorticoides (10,11). Sin embargo las dos últimas hipótesis pueden ser debatidas porque, la asociación con otras enfermedades autoinmunes tiene una baja probabilidad de coincidencia, y la respuesta a la terapia con glucocorticoides puede disminuir la producción de citoquinas con propiedades fibrogénicas (8). Además, la ausencia de otros autoanticuerpos, la presencia de niveles de complemento normales y unas poblaciones normales de linfocitos en esta entidad son inconsistentes con el mecanismo autoinmune (10). La segunda hipótesis se fundamenta, en el reporte del desarrollo de otros trastornos fibrosos en alrededor de 10 años en pacientes con TR (6); por lo anterior se cree que la TR es una manifestación de una enfermedad sistémica llamada fibroesclerosis multifocal idiopática, la cual es una enfermedad fibrótica primaria, caracterizada por la proliferación de fibroblastos inducidos por citoquinas, producidas por los linfocitos B o T (1,6). Se ha demostrado a través de técnicas de inmunohistoquímica, la presencia de infiltrado eosinofílico en la mayoría de los pacientes con TR, por lo cual se sugiere que los eosinófilos son capaces de estimular la fibrogénesis expresando citoquinas como el factor transformante de crecimiento beta (TGF-B) y otras más, los cuales pueden inhibir o estimular la proliferación fibroblástica (13). Se ha implicado una predisposición genética para la TR, sugerida después de la descripción de casos familiares, los cuales suelen desarrollar fibrosis multisistémica (1).
La TR se presenta clínicamente como una masa firme en cuello, habitualmente dolorosa, compresiva, que se puede extender a los tejidos vecinos, lo cual puede simular una enfermedad maligna (1,6,13). La compresión de estructuras adyacentes puede ocasionar cuando comprime la traquea disnea, estridor, sensación de sofocación y ronquidos (13), además de disfagia cuando comprime el esófago. Se puede presentar también bradicardia y síncope en casos de compromiso del nervio vago, al igual que disfonía por compromiso del nervio laríngeo recurrente (14). Al examen físico se puede encontrar un bocio de dimensiones variadas, frecuentemente bilobular, de consistencia pétrea; los ganglios linfáticos no suelen estar comprometidos (13).
La TR no posee características bioquímicas distintivas, la mayoría de los pacientes son eutiroideos (64%), pero existe una minoría que son hipotiroideos (30%) y existe una pequeña proporción que son hipertiroideos (4%), al igual que el hipoparatiroidismo por compromiso de las glándulas paratiroides (6). Esto es probablemente debido a la extensión de la fibrosis no funcionante a la glándula o en algunos casos por la asociación con la tiroiditis de Hashimoto (9). La Velocidad de Sedimentación puede estar normal o elevada (13). Y algunos pacientes pueden presentar anticuerpos antitiroideos, antiperoxidasa o antitiroglobulina en el 40-70% de los casos (6).
Las características imagenológicas no son específicas, la imagen tiroidea por radionúclidos, muestra un patrón heterogéneo con captación disminuida, similar a otras formas de tiroiditis (6). La ecografía evidencia áreas homogéneas e hipoecoicas que corresponden a zonas de fibrosis. El mejor examen para definir la presencia de fibrosis es la tomografía axial computarizada, en la cual la glándula tiroides aparece hipodensa o normal, con invasión a los tejidos vecinos. Las imágenes por resonancia magnética muestran una tiroides hipointensa en T1 y T2 (1,6,13).
La biopsia por aspiración con aguja fina no es diagnóstica usualmente, porque muchas veces sólo se pueden obtener células foliculares y no el material fibroso característico de la TR (3,6). Por lo cual, en muchos pacientes el diagnostico patológico es establecido luego de la biopsia a cielo abierto o posoperatoria. En nuestra paciente se reconoció imagen compatible con bocio la cual puede corresponder al bocio nodular visto en el lóbulo izquierdo.
Macroscópicamente el tejido tiroideo resecado esta bien circunscrito, pero no encapsulado, se identifica una extensa fibrosis pétrea que compromete la glándula tiroides e infiltra las estructuras adyacentes extendiéndose a la cápsula, con ocasional compromiso de la carótida, traquea, nervios y músculo, obliterando los planos quirúrgicos, creando una unión con los tejidos blandos del cuello denominada «collar de hierro», que puede comprimir la traquea. Puede se unilateral o bilateral, pero usualmente se localiza solo en una porción de la tiroides demarcando un área funcional (3,13).
Microscópicamente la característica fundamental es la presencia de inflación crónica con fibrosis en el tejido glandular (3,15). La lesión puede mostrar infiltración por linfocitos, células plasmáticas, neutrófilos y eosinófilos (12). Además el denso tejido fibroso puede dividir la glándula en pequeños lobulillos. Eventualmente el tejido fibroso denso hialinizado puede reemplazar todo el parénquima. Se puede observar el compromiso fibrótico del tejido adiposo, músculo, y vasos sanguíneos. Los folículos tiroideos están atróficos o ausentes. La inflamación de las paredes de los vasos sanguíneos, puede llegar a ocluirlos, lo que se traduce en necrosis focal. La inmunohistoquímica es negativa para marcadores epiteliales, desmina, S100 y actina, pero positiva para vimentina. Más recientemente se ha demostrado reactividad para CD34 y CD68 (1,6,16,17).
Los criterios utilizados para realizar el diagnóstico fueron descritos por Woolner y col (1957) (18) posteriormente modificados por Schwaegerle y col (1988) (3) y son:
1. Descripción macroscópica de un proceso fibroinflamatorio visible que compromete toda una porción de la glándula.
2. La evidencia macroscópica o histológica de extensión a estructuras adyacentes.
3. La ausencia de reacción granulomatosa, y
4. Ausencia de neoplasia
El diagnóstico diferencial incluye las enfermedades neoplásicas como el carcinoma anaplásico de la tiroides, el sarcoma, o el linfoma, las cuales pueden ser descartadas por la ausencia de necrosis y células anaplasicas en la TR. También otras enfermedades inflamatorias pueden considerarse entre los diagnósticos diferenciales tales como la tiroiditis de Hashimoto en su variante fibrosa, pero esta no suele ser infiltrativa, es limitada a la glándula tiroides y posee oncocitos (7,9,3).
El tratamiento de esta enfermedad ha cambiado en años recientes (15), en cuanto al tratamiento quirúrgico la cirugía es indicada ante la presencia de compresión esofágica o traqueal y ocasionalmente para excluir la posibilidad de carcinoma (19,20). La cirugía puede estar limitada al área de obstrucción. La principal dificultad para este tratamiento es la delimitación de la lesión con las estructuras próximas.
No existen ensayos clínicos sobre el tratamiento médico debido a la rara presentación de esta enfermedad. Pero pequeños estudios y series de casos muestran una buena respuesta a los glucocorticoides (21). Estas drogas son usadas en la primera línea en el manejo de esta enfermedad, porque disminuyen la infiltración progresiva, fibrosis y destrucción de estructuras adyacentes (15,21). Se ha descrito en algunos casos un gran beneficio con el empleo de estos medicamentos, pero en otros casos su uso debió ser suspendido (21), el mecanismo de acción de los glucocorticoides consiste en la reducción de la producción de las citoquinas (15). El tamoxifeno un medicamento antiestrogénico con propiedades inhibitorias para el crecimiento del tejido conectivo, ha sido utilizado con éxito, disminuyendo el tamaño de la masa en el 50% o más, en algunos casos llegando a la completa resolución de la enfermedad (22). Su función puede ser debida a la estimulación del TGF-beta el cual es un conocido inhibidor del crecimiento de los fibroblastos y células epiteliales (23). Otros mecanismos de acción antiproliferativa del tamoxifeno son el antagonismo con la calmodulina, promoviendo la reducción intracelular del calcio y de otros procesos dependientes de proteína cinasa C (22,23). Sus efectos adversos incluyen sensación de calor, irregularidad menstrual e incremento del riesgo de cáncer endometrial en mujeres, en hombres se ha reportado la disminución de la libido (24). La terapia inmunosupresora con ciclosfosfamida es relacionada con resultados satisfactorios a pesar de los efectos adversos descritos (13). La levotiroxina es utilizada para la reposición hormonal en casos en que evolucionen a hipotiroidismo o para supresión tiroidea.
La importancia clínica de la TR radica en la habilidad de producir un fenómeno obstructivo local, que puede ser confundido con un carcinoma o especialmente con un linfoma y sarcoma (7,20). Las complicaciones locales de la TR van desde la disfunción tiroidea, a la compresión traqueal y esofágica, la mediastinitis fibrosa, la parotiditis fibrosa, la vasculitis oclusiva, también puede causar un absceso en cuello extenso, un síndrome de vena cava superior, una trombosis venosa cerebral (25,26), además del hipoparatiroidismo secundario, el cual es raro, solo 9 casos han sido reportados y solo dos de ellos han reportado recuperación de la función paratiroidea (14,15). Se puede desarrollar también sintomatología por la compresión nerviosa ya sea del vago o del nervio laríngeo recurrente (14). En conclusión presentamos un caso de esta inusual y fascinante enfermedad en la cual se han realizado notables avances en el entendimiento de la patogénesis, al igual que en el diagnóstico y manejo.
BIBLIOGRAFÍA
Schwaegerle SM, Bauer TW, Esselstyn CB. Riedel’s thyroiditis. Am J Clin Pathol 1988; 90: 715-22.
Volpe R. Riedel’s struma (struma fibrosa). En: Wener SC, Ingbar SH, editores. The thyroid. New York: Harperand Row; 1978: p. 1009-12.
Papi G, Corrado S, LiVolsi VA. Primary spindle cell lesions of the thyroid gland; an overview. Am J Clin Pathol 2006; 125 Suppl: S95-123.
Amorosa LF, Shear MK, Spiera H. Multifocal fibrosis involving the thyroid, face, and orbits. Arch Intern Med 1976; 136: 221-3.
Riedel BMCL. Diechrnische, zur Bildungeiseharter Tumorenfuhrende Entzundungde Schilddruse. Verh Deutsch Ges Chir 1886; 24: 101-5.
Papi G, LiVolsi VA. Current concepts on Riedel thyroiditis. Am J Clin Pathol. 2004; 121 Suppl: S50-63.
Torres A, Beltran M, Romero A, Oliva H. Sarcoma of the thyroid region mimicking Riedel´s tiroiditis. J Clin Pathol 2001; 54: 570-2.
Belsing TZ, Rasmussen UF. Riedel’s thyroiditis: an autoimmune or primary fibrotic disease? J Int Med 1994; 235: 271-4.
Baloch ZW, Saberi M, Livolsi VA. Simultaneous involvement of thyroid by Riedel’s disease and fibrosing Hashimoto’s thyroiditis: a case report. Thyroid 1998; 8: 337-41.
Heufelder AE, Hay ID. Evidence for autoimmune mechanisms in the evolution of invasive fibrous thyroiditis (Riedel’s struma). Clin Investig 1994; 72: 788-93.
Heufelder AE, Hay ID. Further evidence for autoimmune mechanisms in the pathogenesis of Riedel’s invasive fibrous thyroiditis. J Intern Med 1995; 238: 85-6.
Heufelder AE, Goellner JR, Bahn RS, Gleich GJ, Hay ID. Tissue eosinophilia and eosinophil degranulation in Riedel’s invasive fibrous thyroiditis. J Clin Endocrinol Metab 1996; 81: 977-84.
Viel Martínez JM, Agut Fuster MA, Grau Alario E, Del Campo Biosca JF, Gulles Fornés MJA, Ferrer Rodríguez A, Ramos Martínez MJ, Baeza Guixot R, Sánchez Cañizares P. Tiroiditis de riedel: a propósito de un caso de evolución letal. Acta Otorrinolaringol Esp 2003; 54: 465-9.
Yasmeen T, Khan S, Patel SG, Reeves WA, et al. Riedel’s thyroiditis: report of a case complicated by spontaneous hypoparathyroidism, recurrent laryngeal nerve injury, and Horner’s syndrome. J Clin Endocrinol Metab 2002; 87: 3543-7.
Lo JC, Loh KC, Rubin AL, et al. Riedel’s thyroiditis presenting with hypothyroidism and hypoparathyroidism: dramatic response to glucocorticoid and thyroxine therapy. Clin Endocrinol 1998; 48: 815-8.
Lindsay S, Dailey ME, Friedlander J, Yee G, Soley MH. Chronic Thyroiditis: a clinical and pathologic study of 354 patients. J Clin Endocrinol 1952; 12: 1578-600.
Zelmanovitz F, Zelmanovitz T, Beck M, Cerski CT, Schmid H, Czepielewski MA. Riedel’s thyroiditis associated with high titers of antimicrosomal and antithyroglobulin antibodies and hypothyroidism. J Endocrinol In vest 1994; 17: 733-7.
Woolner LB, Mcconahey WM, Beahrs OH. Granulomatous thyroiditis (De Quervain’s thyroiditis). J Clin Endocrinol Metab. 1957; 17: 1202-21.
Best TB, Munro RE, Burwell S, Volpé R. Riedel’s tiroiditis associated with Hashimoto’s thyroiditis, hypoparathyoidism, and retroperitoneal fibrosis. J Endocrinol Invest 1991; 14: 767-72.
Vigouroux C, Escourolle H, Mosnier-Pudar H, Thomopoulos P, Louvel A, Chapuis Y, Varet B, Luton JP. Riedel’s thyroiditis and lymphoma. Diagnostic difficulties. Presse Med 1996; 25: 28-30.
Vahadilla B, Harris PE, Barrett P, Kendall-Taylor P. Corticosteroid therapy in Riedel’s thyroiditis. Postgrad Med J 1997; 73: 817.
Dabelic N, Jukic T, Labar Z, Novosel SA, Matesa N, Kusi. Riedel’s thyroiditis treated with Tamoxifen. Croat Med J 2003; 44: 239-41.
Sadao Iwakura M, Fontes R. Uso do Tamoxifeno no Tratamento da Tireoidite de Riedel: Relato de Um Caso. Arq Bras Endocrinol Metab 2004; 48: 903-8.
Jordan VC, Morrow M. Tamoxifen, Raloxifen, and the prevention of breast cancer. Endocr Rev 1999; 20: 253-78.
Geissler B, Wagner T, Dorn R, Lindemann F. Extensive sterile abscess in an invasive fibrous thyroiditis (Riedel’s thyroiditis) caused by an occlusive vasculitis. J Endocrinol Invest 2001; 24: 111-5.
Abet D, Francisci MP, Sevestre H, Pietri J. Superior vena cava syndrome and Riedel’s thyroiditis. Report of a case: review of the literature. J Mal Vasc 1991; 16: 298-300.