
Vol. 42, n.º 1, 2009
REVISTA
ESPAÑOLA DE
Vol. 42, n.º 1, 2009 |
ORIGINALES
Francisco Javier Torres Gómez1, Luis Felipe Calle Cruz2, Francisco Javier Torres Olivera3
1 Hospital de Alta
Resolución de Utrera (Sevilla). Unidad de Anatomía Patológica.
2 Departamento de Citología e Histología Normal y Patológica.
Facultad de Medicina de Sevilla.
3 Hospital Universitario Virgen Macarena. Sevilla. Departamento de
Anatomía Patológica.
RESUMEN
La graduación objetiva de las neoplasias es una necesidad cada vez más evidente, relacionada con el adecuado tratamiento de los pacientes, especialmente en algunos tumores, entre ellos el cáncer mamario. La morfometría es una técnica sencilla que permite corroborar o no si la interpretación morfológica subjetiva y la graduación obtenida han sido correctas. Hemos utilizado tres métodos de graduación citológica en material de PAAF de 366 casos de carcinoma ductal infiltrante con estudio histológico. Se han correlacionado el Grado Histológico (GH), los parámetros nucleares citológicos y el Grado Citológico (GC) obtenido mediante estos, con los valores morfométricos medios obtenidos en 100 células por caso, midiendo el área, perímetro, diámetro máximo y factor de forma nucleares. Los resultados obtenidos indican que la morfometría tiene valor discriminativo, estadísticamente significativo e independiente para definir el GH y el GC, por lo que constituye una técnica complementaria eficaz para confirmar la valoración subjetiva de aquellos.
Palabras clave: Morfometría, PAAF, grado citológico, carcinoma ductal infiltrante.
SUMMARY
An objective grading of neoplasms is an emergent necessity for the correct treatment of patients, especially in breast carcinoma. Morphometry is a simple procedure that let us to evaluate if the subjective morphologic interpretation and the gradation obtained are correct. We have used three different methods of cytologic grading of samples obtained by FNAC of 366 cases of invasive ductal carcinoma of the breast with histological evaluation. We have correlated the Histological Grade (HG), cytologic nuclear parameters and the Cytogycal Grade with the average morphometric values obtained in 100 cells per case measuring the nuclear area, perimeter, maximal diameter and form factor. Results indicate that morphometry has discriminating value, statistically significant and independent in order to define the Histological Grade and Cytologycal grade. Then it is an effective complementary method to confirm the subjective valuation of the former.
Keywords: Morphometry, FNAC, cytological grade, invasive ductal carcinoma, breast.
INTRODUCCIÓN
El uso de criterios objetivos en los sistemas de graduación morfológica de las neoplasias es una necesidad cada vez más evidente a fin de reducir las frecuentes discordancias interobservadores en la graduación de algunos tumores sólidos y obtener la reproducibilidad de los sistemas de graduación (1,2). Un sistema de graduación tumoral es realmente correcto cuando ésta puede ser correlacionada con el pronóstico. La morfometría puede aportar distintos parámetros a los manejados clásicamente en los sistemas de graduación en orden a obtener una adecuada correlación con el pronóstico u objetivar aquellos que han demostrado de forma indiscutible su valor pronóstico. Las características nucleares han fundamentado la mayor parte de los sistemas de graduación tumoral utilizados históricamente (3). Por ello, la aplicación de métodos morfométricos se ha aplicado principalmente a los núcleos de las células neoplásicas y este proceder se ha denominado cariometría. La cariometría supone pues, cualquier medida que pueda llevar a cuantificar objetivamente el tamaño y forma del núcleo o del nucleolo, así como las características de la cromatina (4). Estos parámetros son medidos semicuantitativamente, de forma visual y rutinaria en la práctica diaria por el patólogo. El interés de cuantificar objetivamente el tamaño nuclear se apoya en la correlación bien documentada entre el volumen nuclear y la cantidad de DNA (1,5,6). Los métodos morfométricos exigen una estricta estandarización de los procedimientos de obtención y preparación de las muestras a valorar. Están bien documentadas las variaciones que inducen, sobre el tamaño nuclear y sobre la distribución de la cromatina, los procedimientos de fijación celular (7), la importancia que tiene el manejar una muestra representativa de una determinada lesión o de un determinado tipo celular (5) y la selección del área del espécimen a medir (8).
Numerosos parámetros han sido estudiados en kariometría. El mas común es el área determinada por el contorno nuclear a partir el cual pueden calcularse el diámetro nuclear, longitud de ejes mayor y menor y perímetro (9).
La correlación establecida entre los diferentes parámetros morfométricos nucleares y los factores con valor pronóstico consensuado en el cáncer mamario (tamaño tumoral, grado histológico, estatus ganglionar axilar y positividad para receptores estrogénicos) presenta grandes discrepancias (5,6,8-24). Los factores de forma (esfericidad y elipsoidicidad) también presentan discrepancias en cuanto a su valor pronóstico (4,17,23,25). Los parámetros morfométricos nucleares han discriminado entre lesiones benignas y malignas (5,26,27), se han correlacionado significativamente con los patrones de DNA y con el grado convencional en una amplia variedad de tumores (4,28) y en el caso del cáncer mamario, con la supervivencia y riesgo de metástasis (8,9,14,17,19,22). En el carcinoma ductal mamario, tanto intraductal como invasor, la valoración morfométrica de diferentes parámetros nucleares ayuda a determinar los distintos fenotipos nucleares existentes en un grado determinado tumoral, lo que supone información pronóstica adicional (29,30).
MATERIAL Y MÉTODOS
Se ha obtenido material citológico de 366 piezas de tumorectomías mamarias remitidas sin fijar al Departamento de Anatomía Patológica para estudio intraoperatorio, correspondientes a carcinomas ductales infiltrantes. Una vez realizada la descripción macroscópica de la pieza, medido el tamaño del tumor, seccionado y obtenido un fragmento del mismo para su estudio en congelación, hemos procedido a realizar una PAAF multidireccional del tumor. El material obtenido por este procedimiento se ha extendido sobre un portaobjetos mediante deslizamiento, e inmediatamente pulverizado con fijador comercial en spray (Mercofix). Este procedimiento permite obtener extensiones de óptima calidad, con abundante celularidad, distribuidas homogéneamente en monocapa y fijación inmediata y adecuada.
Los extendidos citológicos se han teñido según el método de Papanicolaou y montados con cubreobjetos mediante Eukitt.
El estudio morfométrico se ha realizado mediante el análisis digital de la imagen captada a 400x, de cada uno de los extendidos citológicos utilizando los siguientes parámetros morfométricos que cuantifican el tamaño y la forma de cada núcleo individualmente: área, perímetro, diámetro máximo y factor de forma circular, analizados automáticamente en un Morfómetro Kontron Messgeraete GMBH. Se han analizado preferentemente las células disociadas o en placas planas con núcleos de mayor tamaño. Se han valorado 100 células por cada caso. Los valores obtenidos se han correlacionado con el GH, con el GC y con los valores de los parámetros nucleares utilizados en cada uno de los sistemas de graduación [Fisher (31), Robinson (32) y Jayaram modificado(33 )].
La determinación del GH se ha realizado aplicando los criterios propuestos por Elston y Ellis (34). La valoración morfométrica y citológica se ha realizado con entrenamiento previo, desconociendo el resultado del estudio histológico. La valoración morfométrica del grupo testigo se ha realizado sobre grupos celulares obtenidos de áreas alejadas del tumor en la pieza intraoperatoria.
RESULTADOS
1. Valoración del grado histológico combinado (GH)
De los 366 casos evaluados, 56 casos (15,30%) correspondieron a GH I, 181 casos (49,45%) a GH II y 129 casos (35,24%) a GH III.
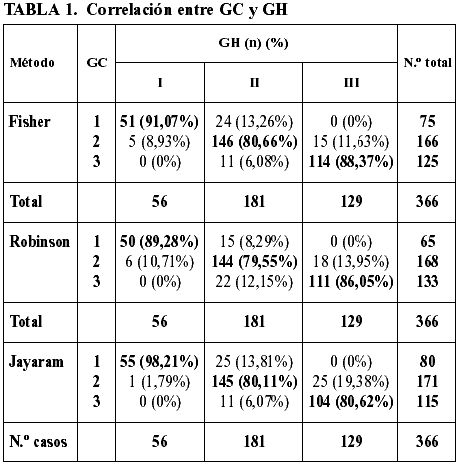
2. Correlación entre el GH y grado citológico (GC)
De los 366 casos evaluados se estableció adecuada correlación entre GH y GC en 311 casos (84,97%) con el sistema de graduación de Fisher, en 305 casos (83,32%) con el sistema de graduación de Robinson y en 304 casos (83,06%) con el sistema de Jayaram modificado.
La tabla 1 refleja la mejor correlación citohistológica para el grado I con el método de Jarayam modificado y la mejor correlación citohistológica para los grados II y III con el método de Fischer.
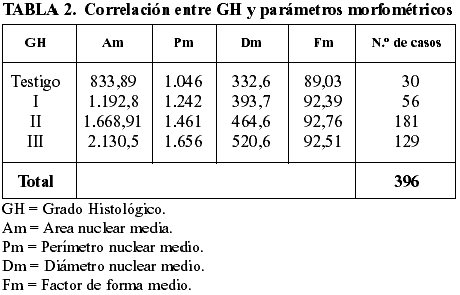
3. Correlación entre el GH y parámetros morfométricos (área nuclear media (Am), perímetro nuclear medio (Pm), diámetro nuclear máximo (Dm) y factor de forma medio (Fm)
La tabla 2 refleja el incremento progresivo de los valores morfométricos obtenidos en los diferentes parámetros, en relación al incremento progresivo del GH, excepto el Fm. En el grupo testigo se obtienen valores significativamente inferiores a los de los grupos problema.
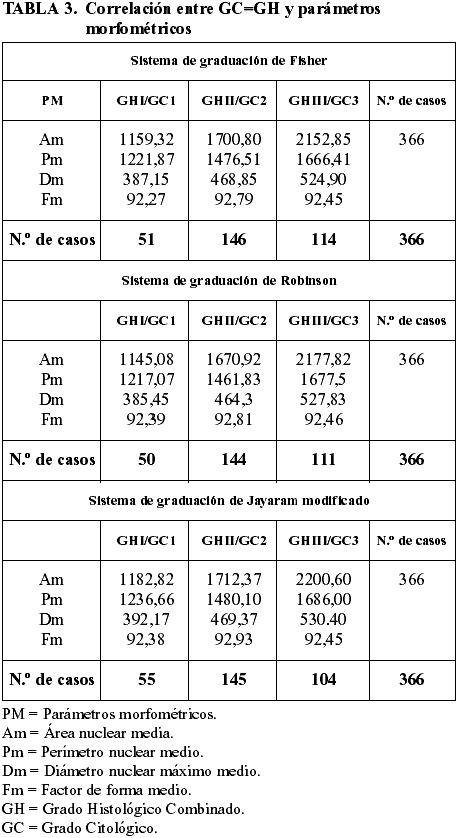
4. Correlación entre GH y GC coincidentes y parámetros morfométricos (Am, Pm, Dm y Fm)
La tabla 3 refleja el incremento progresivo de los valores morfométricos obtenidos en los diferentes parámetros, en relación al incremento progresivo del GH y GC, salvo en el Fm. Dicho incremento es similar en los tres métodos de graduación empleados.
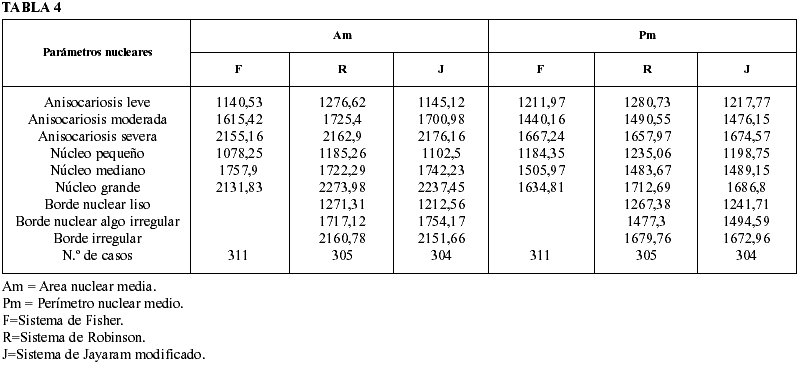
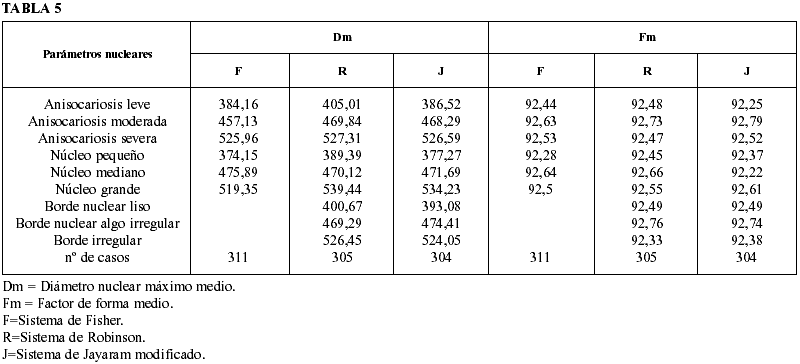
5. Correlación entre parámetros nucleares citológicos (tamaño, anisocariosis y borde) y parámetros morfométricos (Am, Pm, Dm, Fm) cuando GH y GC son coincidentes en cada uno de los sistemas de graduación citológica (Fisher,Robinson y Jayaram modificado)
Las tablas 4 y 5 reflejan el incremento progresivo de los valores morfométricos obtenidos en los diferentes parámetros, salvo en el Fm, en relación al incremento progresivo del grado de anisocariosis, tamaño nuclear y grado de irregularidad del borde nuclear. Dichos resultados son similares en los tres sistemas de graduación utilizados.
DISCUSIÓN
Diferentes parámetros nucleares determinados morfométricamente en carcinomas de mama muestran correlación significativa con el grado histológico (35) y valor predictivo de metástasis axilar en el momento de la intervención quirúrgica (36). La anisocariosis (desviación típica del radio nuclear) ha sido el parámetro morfométrico con mayor valor predictivo del curso clínico de la enfermedad en pacientes sin afectación ganglionar axilar (37). Los parámetros morfométricos dimensionales nucleares (área, perímetro, diámetro máximo y factor de forma) han mostrado su valor discriminante entre los casos sin y con metástasis ganglionares axilares en los tumores menores de 2 cm. Este valor discriminante se pierde cuando el tumor supera dicho diámetro (23). El área nuclear, el diámetro nuclear y sobre todo el diámetro menor nuclear medio permiten evaluar el curso favorable, intermedio o desfavorable del cáncer mamario (8). El área nuclear se ha correlacionado con el tamaño tumoral, pero no con el estatus ganglionar axilar (17) ni con el grado histológico 18). Otros autores encuentran correlación significativa entre área nuclear, grado histológico y ploidía (5,6). La desviación típica del perímetro nuclear tiene un valor predictivo independiente en los casos sin afectación ganglionar axilar (35). El pleomorfismo nuclear que refleja las asimetrías de forma y las irregularidades del contorno nuclear discriminan significativamente los casos con ganglios axilares positivos y negativos (23). Para algunos autores los factores de forma son demasiado sensibles a la resolución (que modifica el perímetro) y proporcionan valores similares para formas o perímetros muy diferentes por lo que no son útiles como datos objetivos (4). Para otros, los factores de elipsoidicidad y de esfericidad tienen un importante valor pronóstico (15,17,25) y la irregularidad nuclear, valor determinante entre lesiones benignas y malignas (23,26). La densidad numérica, que refleja la celularidad de una muestra, y los parámetros cariométricos referidos con anterioridad, son útiles en cuanto a su finalidad clasificatoria. Los parámetros morfométricos nucleares han probado su utilidad en la diferenciación de lesiones benignas y malignas (5,26,27,38,39), se han correlacionado significativamente con los patrones de DNA y con el grado convencional en una amplia variedad de tumores (4,28) y en el caso del cáncer mamario, con el grado histológico, tamaño tumoral, receptores hormonales, supervivencia y riesgo de metástasis (8,9,17). La aplicación de morfometría ha resultado útil para discriminar los casos con buena o mala respuesta al tratamiento quimioterápico adjuvante (17).
Hemos encontrado diferencias estadísticamente significativas entre los valores morfométricos obtenidos en el grupo testigo y los obtenidos en los grupos de pacientes con carcinoma ductal infiltrante con distinto GH. Los valores morfométricos se incrementan progresivamente en relación directa al aumento del GH en los parámetros morfométricos considerados (Am, Pm, Dm), con significación estadística (Tabla 2). Estos resultados son coincidentes con los de algunos autores (5,6,8,9) y discordantes con otros (18). Únicamente el Fm ha experimentado pequeñas fluctuaciones no correlacionadas con el GH, sin alcanzar en ningún caso la esfericidad, por que parece que el núcleo de la célula tumoral del carcinoma ductal infiltrante conserva de forma constante su forma ovoide (40). Para algunos autores la aproximación a la esfericidad conlleva mal pronóstico (17).
Al correlacionar el GC con los valores obtenidos al evaluar los parámetros morfométricos referidos con anterioridad, observamos un incremento progresivo y significativo de los mismos en relación al incremento del GC. No se aprecian diferencias significativas entre los valores obtenidos mediante los diferentes métodos de graduación citológica que son superponibles a los obtenidos cuando la correlación citohistológica es correcta (tabla 3).
Asimismo, se ha obtenido correlación estadísticamente significativa entre los diferentes grados de anisocariosis, tamaño e irregularidad nuclear y los valores medios de los diferentes parámetros morfométricos considerados, independientemente del sistema de graduación citológica utilizado (tablas 4 y 5). Estos resultados nos llevan a la consideración de que la valoración subjetiva de los parámetros morfológicos se corresponde estrechamente con la valoración objetiva proporcionada por la morfometría, con una variabilidad intraobservador muy baja.
La morfometría tiene, pues, valor discriminativo, estadísticamente significativo e independiente para definir el Grado Histológico y el Grado Citológico, por lo que constituye una técnica complementaria eficaz para confirmar la valoración subjetiva de aquellos.
BIBLIOGRAFÍA
Davey D, Banks ER, Jennings D, et al. Comparison of nuclear grade and DNA cytometry in breast carcinoma aspirates to histologic grade in excised cancers. Am J Clin Pathol. 1993; 99: 708-13.
Wolberg WH, Street WN, Heisey DM, et al. Computer-derived nuclear «grade» and breast cancer prognosis. Anal Quant Cytol Histol 1995; 17: 257-64.
Wolberg WH, Street WN, Mangasarian OL. Importance of nuclear morphology in breast cancer prognosis. Clin Cancer Res 1999; 5: 3542-8.
Rigaut J. Kariometry on sections from dysplastic and cancerous tissues. In: Quantitative Image Analysis in Cancer Cytology and Histology. Mary J, Rigaut J. edts, Elselvier Science Pub. 1986.
Elzagheid A, Collan Y. Fine needle aspiration biopsy of the breast. Value of nuclear morphometry after different sampling methods. Anal Quant Cytol Histol 2003; 25: 73-80.
Klorin G, Keren R. Pronostic markers in cytologic specimen of breast cancer. Analyt Quant Cytol Histol 2003; 25: 297-302.
Kronqvist P, Kuopio T, Collan Y, et al. The reproducibility of nuclear morphometric measurements in invasive breast carcinoma. Anal Cell Pathol 1997; 15: 47-59.
Kronqvist P, Kuopio T, Collan Y. Morphometric grading of invasive ductal breast cancer: I: Thresholds for nuclear grade. Br J Cancer 1998; 78: 800-5.
Maehle BO, Thoresen S, Skjaerven R, et al. Mean nuclear area and histological grade of axillary-node tumour in breast cancer, related to prognosis. Br J Cancer 1982; 46: 95-100.
Pienta K, Coffey DS. Correlation of nuclear morphometry with progression of breast cancer. Cancer 1991; 68: 2012-6.
Van Diest PJ, Matze-Cok E, Baak JP. Prognostic value of proliferative activity in lymph node metastases of patients with breast cancer. J Clin Pathol 1991; 44: 416-8.
Zajdela A, de Maublanc MA. Value and interest of fine needle aspiration cytology in the follow-up of irradiated breast cancers (author’s transl) Bull Cancer 1979; 66: 107-12.
Baak JP, Kurver PH, De Snoo-Niewlaat AJ, et al. Prognostic indicators in breast cancer–morphometric methods. Histopathology 1982; 6: 327-39.
Baak JP, Van Dop H, Kurver PH, et al. The value of morphometry to classic prognosticators in breast cancer. Cancer 1985; 56: 374-82.
Van Bogaert LJ, de Muylder C, Maldague P et al. Prognostic implications of mean nuclear diameter in breast cancer. Br J Cancer 1980; 42: 537-41.
Wittekind C, Schulte E. Computerized morphometric image analysis of cytologic nuclear parameters in breast cancer. Anal Quant Cytol Histol 1987; 9: 480-4.
Van der Linden H, Baak J, Lindeman et al. Morphometry and Breast Cancer II. Characteristation of breast cancer cells with high malignant potencial in patients with spread to lymph nodes: Preliminary results. J Clin Pathol 1986; 39: 603-9.
Sarker S. Mean nuclear area of fine needle aspiration of primary preoperative palpable breast carcinoma using image cytometry. Analyt Quant Cytol Histol 2002; 24: 85-8.
Wolberg WH, Street WN, Heisey DM, et al. Computer-derived nuclear «grade» and breast cancer prognosis. Anal Quant Cytol Histol 1995; 17: 257-64.
Wolberg WH, Street WN. Computer-generated nuclear features compared with axillary lymph node status and tumor size as indicators of breast cancer survival. Hum Pathol. 2002; 33: 1086-91.
Thalan A, Nijhawan R, Joshi K. Grading of ductal breast cancinoma by cytomorphometry and image morphometry with histologic correlation. Analyt Quant Cytol Histol 2000; 22: 193-198.
Tuczek HV, Fritz P, Schwarzmann P, et al. Breast carcinoma. Correlations between visual diagnostic criteria for histologic grading and features of image analysis. Anal Quant Cytol Histol 1996; 18: 481-93.
Giardina C, Ricco R, Serio G, et al. Means shape and axillary metastases in breast cancer. Analytic morphometry of aspiration smears. Acta Cytol 1994; 38: 341-6.
Wolberg WH, Street WN. Computer-generated nuclear features compared with axillary lymph node status and tumor size as indicators of breast cancer survival. Hum Pathol. 2002; 33: 1086-91.
Antúnez–Potashkina I, Coro-Antich R, Rodriguez Ceballos S. Morfometría computerizada en aspirados celulares del carcinoma ductal infiltrante de la mama. Modelo de estadística multivariada. Rev Esp Patol 1997; 30: 193-9.
Boon M, Trott P, Van Kaam H et al. Morphometry and cytodiagnosis of breast lesions. Virchow Arch 1982; 396: 9-18.
Norris HJ, Bahr GF, Mikel UV. A comparative morphometric and cytophotometric study of intraductal hyperplasia and intraductal carcinoma of the breast. Anal Quant Cytol Histol 1988; 10: 1-9.
Buhmeida A, Kuopio T, Collan Y. Nuclear size and shape in fine needle aspiration biopsy samples of the prostate. Analyt Quant Cytol Histol 2000; 22: 291-8.
Frank D, Davis J, Albet S et al. Nuclear chromatin characteristics of breast solid pattern ductal carcinoma in situ. Analyt Quant Cytol Histol 2001; 23: 418-26.
Frank D, Davis J, Roger-More J et al. Kariometry of infiltrating breast cancer lesions. Analyt Quant Cytol Histol 2005; 27: 195-201.
Fisher E, Redmond C, Fisher J. Histologic Grading of Breast Cancer. Pathol Ann Part I, 1980; 15: 239-51.
Robinson I, McKee G, Nicholson A et al. Pronostic value of cytological grading of fine-needle aspirates from breast carcinomas. Lancet 1994; 343: 947-9.
Jayaram G, Elsayed EM. Cytologic evaluation of prognostic markers in breast carcinoma. Acta Cytol 2005; 49: 605-10.
Elston C, Ellis I. Pathological prognostic factors in breast cancer: I. The value of histological grade in breast cancer: experience from a large study with long- term follow-up. Histopathology 1991; 19: 403-10.
Aaltomaa S, Lipponnen P, Papinaho S et al. Nuclear morphometry and DNA flow cytometry as prognostic factors in female breast cancer. Eur J Surg 1992; 158: 135-41.
Aaltomaa S, Lipponnen P, Eskelinen M et al. Nuclear morphometry and mitotic indexs as prognostic factors in breast cancer. Eur J Surg 1991; 157: 319 -24.
Aubele M, Auer G, Hofler H. Analysis of DNA and morphometry in breast carcinoma. Histochem Cell Biol 1996; 106: 241-5.
Cornelisse C, De Koning H, Arentz P et al. Quantitative analysis of variation in benign and malignant breast cytology specimens. Analyt Quant Cytol 1981; 3: 128-134.
Lindholm J, Van Diest P, Haffner D, et al. A morphometric filter improve the diagnostic value of morphometric analyses of frozen histological sections from mammary tumours. Anal Cell Pathol 1992; 4: 443-9.
Martinez-Girón R, García–Miralles MT, Sampedro-Nuño A. Grado nuclear en punciones de carcinoma de mama: características ópticas y análisis de imagen. Rev Esp Patol 2000: 32; 139-45.