
Vol. 37, n.º 3, 2004
REVISTA
ESPAÑOLA DE
Vol. 37, n.º 3, 2004 |
Alejandro José Martínez Torrano, Luis Alberto Polo García, Belén Ferri Ñiguez, Emma Iborra Lacal, Joaquín Sola Pérez
Servicio de Anatomía Patológica del Hospital Universitario Virgen de la Arrixaca, Murcia. alexmt@ono.com
RESUMEN
El pólipo fibroepitelial estromal es una entidad benigna, cuya peculiaridad más importante es la variedad de hallazgos histopatológicos que puede presentar, y que todavía frecuentemente se diagnostica erróneamente como maligno, a pesar de que es una entidad bastante bien estudiada en la literatura. Hemos recogido nuestra casuística en los últimos 5 años y revisado la literatura.
Palabras clave: Pólipo fibroepitelial, tracto genital femenino inferior, estudio clínico-patológico.
SUMMARY
Vulvovaginal fibroepithelial polyp is a benign condition frequently misdiagnosed as malignant despite the fact that this entity is well-known in the literature. The variety of histopathological patterns is the most important characteristic. In this article we report a series of nineteen cases and review the literature.
Key words: Fibroepithelial polyp, vulva and vagina, female reproductive system.
INTRODUCCIÓN
El pólipo fibroepitelial estromal fue descrito originalmente por Norris y Taylor (1) en 1966 como una lesión benigna, aunque ya hicieron notar que puede presentar células estromales atípicas que no había que interpretar como malignas.
La patogenia no ha podido ser aclarada todavía. La mayoría de los autores piensa que se trata más bien de un proceso reactivo que neoplásico, y que surge del estroma mixoide subepitelial del tracto genital femenino inferior (2-5).
También hay evidencia de que el influjo hormonal juega un papel importante en la patogenia (6-7). Aparte del embarazo, se ha asociado a terapia hormonal sustitutoria postmenopáusica, siendo generalmente en estos casos cuando aparecen las formas más bizarras y atípicas (6-8).
MATERIAL Y MÉTODOS
Hemos revisado los pólipos fibroepiteliales del tracto genital femenino inferior, en el período comprendido entre 1998 y 2003, y se han estudiado 22 casos con técnicas de Hematoxilina-Eosina, actina (DAKO, clon HHF35, prediluida), desmina (DAKO; clon D33, dilución 1/50), vimentina (CONCEPTA, clon V9, dilución 1/5), hierro coloidal (según Mowry), S-100 (policlonal DAKO 1/400), CD-34 (QBEnd 10, DAKO 1/50), receptores de estrógenos (6F-11 NOVOCASTRA 1/50) y receptores de progesterona (PgR 636 DAKO 1/50). El sistema de visualización utilizado ha sido el LSAB automatizado (DAKO).
RESULTADOS
Hallazgos clínicos
La edad de presentación osciló entre los 25 y los 56 años, con una media de 38. La localización fue la siguiente: 17 en vagina (77,3%), 3 en cérvix (13,7%), y 2 en vulva (9,0%). Todos fueron lesiones únicas y ninguno de ellos se presentó en embarazadas, ni en relación a terapia hormonal sustitutoria.
Hallazgos patológicos
El tamaño de las lesiones oscila entre 0,8 y 5 cm, con una media de 1,8 cm. Su aspecto macro-microscópico fue el de un pólipo pedunculado en el 100% de los casos (fig. 1).
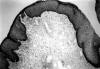
Fig. 1. Detalle macro-microscópico del aspecto polipoide, con epitelio
acantótico y estroma celular, así como frecuentes vasos de distinto calibre.
Histológicamente, en todos los casos las células de la lesión se extendían hasta la cercanía del epitelio, sin delimitación clara con el mismo ni con el estroma adyacente. El epitelio de revestimiento fue normal en 4 casos, atrófico en 1 y acantótico en 17. No se han observado signos citológicos (coilocitosis, disqueratosis) que nos hagan sospechar la presencia de HPV en ninguno de los casos. El estroma fue hipocelular en 20 de ellos (fig. 2), y sólo en 2 hubo una hipercelularidad marcada con cierta atipia citológica (fig. 3), pero sin llegar nunca a las formas pseudosarcomatosas descritas en la literatura. Las células fueron de tres tipos: fusiformes, estrelladas y células gigantes multinucleadas (fig. 4), estas últimas situadas característicamente bajo el epitelio de superficie. Las lesiones se componían en 20 casos de células de aspecto inocente, sin atipias. Sólo en 2 casos se observó cierta atipia, consistente en aumento de tamaño celular, con pleomorfismo nuclear, hipercromatismo y nucleolo aparente, aunque en ninguno de los 22 casos el índice mitótico fue mayor de 2 por 10 campos de gran aumento.

Fig. 2. Estroma laxo e hipocelular (HE x100).
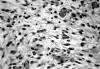
Fig. 3. Zonas hipercelulares con cierta atipia citológica (HE x250).

Fig. 4. Detalle de los distintos tipos celulares: fusiforme, estrelladas
y gigantes multinucleadas (HE x400).
Se realizaron técnicas inmunohistoquímicas a todos ellos, cuyos resultados fueron los siguientes: vimentina positiva en el 100% de los casos (22 de 22), desmina positiva en el 81,8% (18 de 22) y actina positiva en el 27,2% (6 de 22). En cambio, todos ellos fueron negativos para S-100 y CD-34. 6 casos fueron positivos para receptores hormonales (estrógenos y progesterona). Cabe destacar como hecho interesante no descrito en la literatura la positividad de 6 de nuestros casos para la técnica de hierro coloidal.
DISCUSIÓN
El pólipo fibroepitelial estromal es una entidad que, cuando presenta una morfología hipocelular y sin atipias, se diagnostica con facilidad. Sin embargo, cuando exhibe un aspecto atípico puede ser confundido con lesiones más agresivas, por lo que otros datos referentes a la clínica pueden ser importantes para un diagnóstico correcto (6,8,9).
Se ha descrito en cualquier grupo de edad, desde la infancia hasta los 86 años, con una media de 32 años. La mayoría de los casos ocurren en la edad reproductiva, como así ha sido en nuestro caso. Muy importante es la asociación con el embarazo (5), que se ha descrito en torno al 15% de los casos (6-8), situación en la que se presentan con mayor frecuencia las formas múltiples y más atípicas. Estos casos pueden regresar espontáneamente tras el parto. En nuestra experiencia, ninguno de ellos estuvo ligado al embarazo ni a terapia hormonal sustitutoria, lo cual puede explicar que todos sean únicos y no hayamos encontrado formas pseudosarcomatosas. Aún así, nos llama la atención, comparando nuestra serie con la de Nucci et al (la mayor que hemos encontrado, 65 casos)(8), su alta proporción de formas pseudosarcomatosas comparado con las nuestras (50% vs 9%).
El aspecto macroscópico también es importante para el diagnóstico diferencial. Se presentan como formaciones polipoides sesiles o pedunculadas, o como proyecciones digitiformes. El tamaño varía, habiéndose descrito entre 0,5 y 12 cm, con una media de 2 cm de diámetro.
Pueden aparecer en todo el tracto genital femenino inferior, pero son más frecuentes en vagina (55%), seguido de vulva (24%) y menos frecuentemente en cérvix (21%) (8). Nuestra estadística muestra un claro predominio en vagina, si bien la frecuencia es mayor en cérvix que en vulva, aunque no existen diferencias significativas.
Histológicamente, hay varios hallazgos que nos sirven para hacer un correcto diagnóstico diferencial, que es lo más importante en esta patología. Se trata de un pólipo con un eje conectivo fibrovascular, con vasos de distinto calibre y de pared gruesa. No existe un límite claro entre la lesión y el tejido adyacente, lo cual parece apoyar la teoría que habla de un origen reactivo más que neoplásico de este proceso (2-5). El epitelio vaginal suprayacente presenta un aspecto variable, desde atrófico hasta acantótico e hiperqueratótico. El estroma es lo más característico y, a su vez, lo más variable de esta entidad: puede ser hipo o hipercelular, con células que van desde fusiformes con núcleo de aspecto poco agresivo hasta células de citoplasma amplio, eosinófilo, con núcleo grande, hipercromático y con nucleolo. Hay casos que presentan un índice mitótico alto, incluso con formas atípicas, y pueden aparecer células gigantes multinucleadas.
Estos cuatro hallazgos, la presencia de hipercelularidad, el pleomorfismo, la atipia citológica y el alto índice mitótico son los que más confusión causan en estos cuadros, y han dado lugar a que a veces reciban el nombre de pseudosarcomatosos (6,8,10,11). Sin embargo, la clave diagnóstica más importante de esta entidad es la presencia de células estrelladas y multinucleadas, generalmente cerca de la interfase epitelio-estroma. Este hallazgo es muy característico, y permite hacer el diagnóstico con bastante seguridad aún en los casos más atípicos.
La inmunohistoquímica a veces resulta de utilidad para un buen diagnóstico; la mayoría de las células estromales son vimentina y desmina positivas, y a veces también lo son para receptores de estrógenos y progesterona. La positividad para actina es más variable, y en nuestro caso, ha sido mayor de lo referenciado en la literatura (6-8). Por otro lado, resulta muy interesante la positividad de 6 de nuestros casos para el hierro coloidal, hecho que no hemos encontrado referenciado en la literatura. Estos 6 casos poseían un pedículo fino, lo que nos sugiere que podría tratarse de un cambio mucinoso del estroma secundario a un estasis venoso por torsión (12).
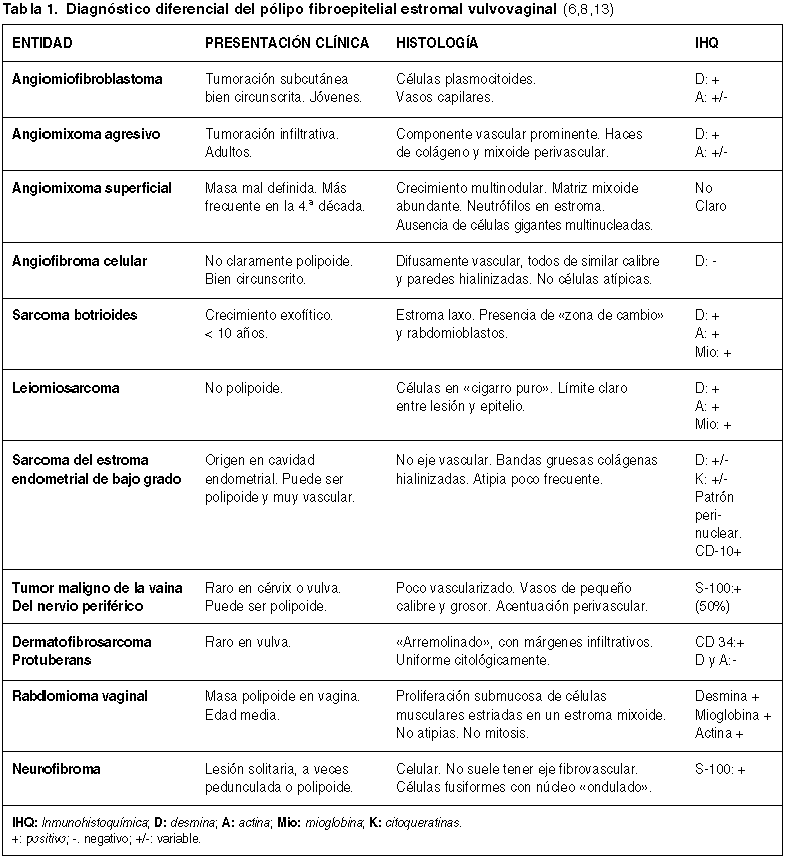
El pronóstico de esta lesión es totalmente benigno. A veces recidivan, y se ha sugerido que la tasa aumenta conforme lo hace la presencia de los hallazgos atípicos antes citados (8). Por ello, debido a este carácter banal del pólipo fibroepitelial estromal, lo más importante en esta patología es un diagnóstico diferencial adecuado con entidades que a veces pueden parecerse morfológicamente, pero cuyo comportamiento es más agresivo (tabla 1).
BIBLIOGRAFÍA
Norris HJ, Taylor HB. Polyps of the vagina. A benign lesion resembling sarcoma botryoides. Cancer 1966; 19: 227-32.
Elliot GB, Elliot JDA. Superficial stromal reactions of lower genital tract. Arch Pathol 1973; 95: 100-1.
Clement PB. Multinucleated stromal giant cells of the uterine cervix. Arch Pathol Lab Med 1985; 109: 200-2.
Abdul-Karim FW, Cohen RE. Atypical stromal cells of lower female genital tract. Histopathology 1990; 17: 249-53.
Halvorsen TB, Johannesen E. Fibroepitelial polyps of the vagina: are they old granulation tissue polyps? J Clin Pathol 1992; 45: 235-40.
Nucci MR, Fletcher CDM. Fibroepithelial stromal polyps of vulvovaginal tissue.From the banal to the bizarre. Pathol Case Rev 1998; 3: 151-7.
Pearl ML, Crombleholme WR, Green JR, Bottles K. Fibroepithelial polyps of the vagina in pregnancy. Am J Perinatol 1991; 8: 236-8.
Nucci MR, Young RH, Fletcher CD. Cellular pseudosarcomatous fibroepithelial stromal polyps of the lower female genital tract: an underrecognized lesion often misdiagnosed as sarcoma. Am J Surg Pathol 2000; 24: 231-40.
Nucci MR et al. Vulvovaginal soft tissue tumours: update and review. Histopathology 2000; 36: 97-108.
Miettinen M, Wahlstrom T, Vesterinen E, Saksela E. Vaginal polyps with pseudosarcomatous features. A clinicopathologic study of seven cases. Cancer 1983; 51: 1148-51.
Ostor AG, Fortune DW, Riley CB. Fibroepithelial polyps with atypical stromal cells (pseudosarcoma botryoides) of vulva and vagina. A report of 13 cases. Int J Gynecol Pathol 1988; 7: 351-60.
Somach SC, Helm TN, Lawlor KB, Bergfeld WF, Bass J. Mucina pretibial. Patrones histológicos y correlación clínica. Arch Dermatol (Ed. Esp) 1994; 1: 10-14.
Martínez-Barba E, Sola-Pérez J, Torroba MA, Nieto A. Rabdomioma Vaginal. Patología 1997; 1: 59-61.